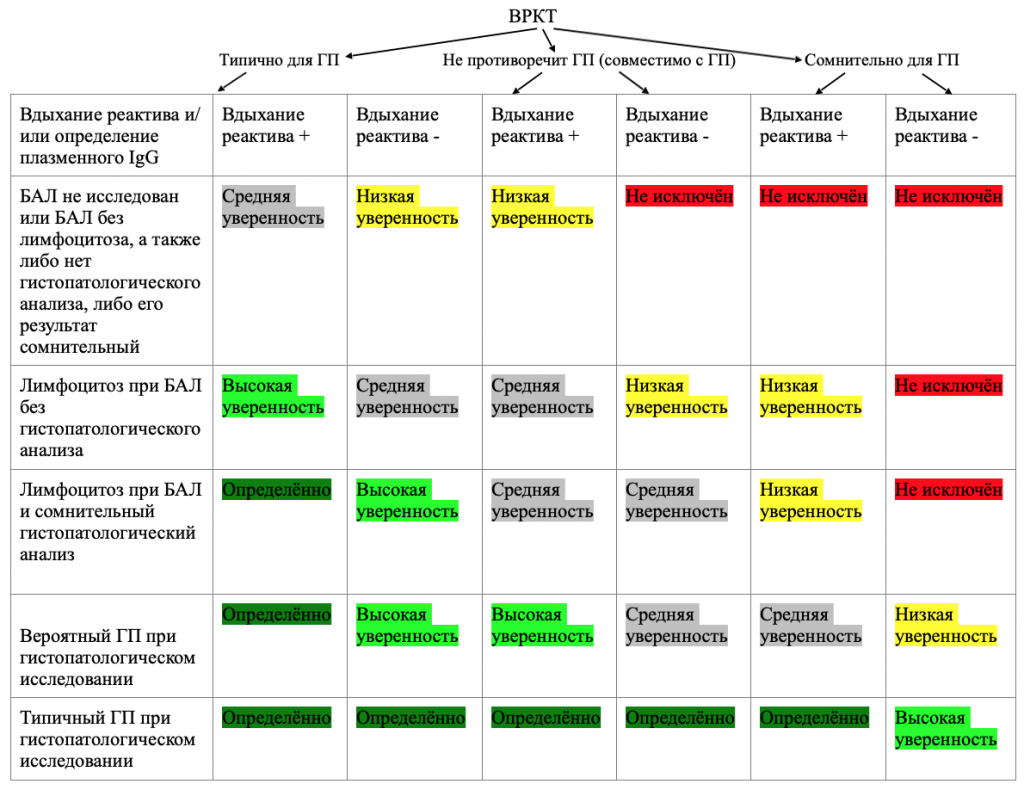
Диагностика гиперчувствительного пневмонита ATS/JRS/ALAT 2020
Обзорная публикация по теме Гиперчувствительный пневмонит
Радиологические термины, используемые для описания гетерогенной лёгочной плотности
| Термин | Значение | Описание |
| мозаичное уплотнение (далее- МУ) | - собирательный термин, обозначающий сочетание разной плотности участков лёгочной ткани на инспираторной КТ; - может быть проявлением сосудистого заболевания, заболевания дыхательных путей, сочетания чистого «матового стекла» (далее- МС) и нормальной лёгочной ткани; | - используется при описании только инспираторной КТ; - комбинация участков высокой и низкой плотности в результате сочетания «чистого» МС и лёгочной ткани нормальной плотности, нормальной и пониженной плотности лёгочной ткани (в этом случае нормальная паренхима выглядит как МС- прим. переводчика); |
| воздушная ловушка (далее- ВЛ) | - аномальная задержка воздуха дистальнее уровня обструкции бронха; - распознаётся как зоны паренхимы с недостатком повышения плотности (на выдохе- прим. переводчика) в сочетании со снижением объёма нормально вентилируемой лёгочной ткани; - МУ и ВЛ не синонимы и не могут заменять друг друга; | - используется при описании исключительно экспираторной КТ; - представляет собой фокальные зоны пониженной плотности на фоне гиперплотной (нормальной) лёгочной ткани при выдохе (на выдохе из-за коллапса альвеол нормальная лёгочная ткань выглядит как МС- прим. переводчика); |
| мозаичная перфузия (далее- МП) | - различная плотность лёгочной ткани из-за различной перфузии; - причины могут быть сосудистые (первично нарушение перфузии) или из-за патологии дыхательных путей (нарушение перфузии при ненормальной вентиляции); - дифференциальный диагноз облегчает выполнение экспираторной КТ: если нарушение перфузии первично, при экспираторной КТ сохраняется разделение на зоны повышенной и пониженной плотности, если разделение усиливается, значит, причина такой неравномерной плотности в дыхательных путях; | - используется при описании исключительно инспираторной КТ; - пониженная васкуляризация внутри участков низкой плотности в сравнении с нормальной лёгочной тканью; |
| паттерн трёх плотностей (далее- ПТП) | - заменил признак «головки сыра»; - сочетание процессов: нарушение вентиляции приводит к зонам пониженной плотности и пониженной васкуляризации (гипоксическая вазоконстрикция- прим. переводчика), на этом фоне есть «чистое» МС, окружающее нормальные лёгочные дольки; - высокоспецифичен для фибротического ГП; неспецифичен для нефибротического ГП; | - сочетание нормальной лёгочной ткани, «чистого» МС и «прозрачного лёгкого» (пониженная плотность и пониженная васкуляризация), при этом каждая из зон чётко отграничена друг от друга; |
КТ-признаки нефибротического паттерна ГП
| ВРКТ паттерн | Типичный ГП | Совместим с ГП (не противоречит ГП) | Сомнителен для ГП |
| Определение | - есть по меньшей мере один КТ-признак, указывающий на «чистое» МС, и есть по меньшей мере один признак, указывающий на заболевание мелких дыхательных путей; распределение в обоих случаях диффузное; | - может быть признаком ГП, но неспецифичен; | не применяется |
| Релевантные находки | - чистое «МС»; - МУ; - центрилобулярные узелки и ВЛ (поражение мелких дыхательных путей); -распределение диффузное в краниокаудальном (с или без некоторого щажения базальных отделов) и аксиальном направлениях; | - однотипное и субтильное МС; - консолидация; - лёгочные кисты; -распределение диффузное в краниокаудальном (вариант- с доминированием в нижних отделах) и аксиальном направлениях (вариант- перибронховаскулярно); | не применяется |
КТ-признаки фибротического паттерна ГП
| ВРКТ паттерн | Типичный ГП | Совместим с ГП (не противоречит ГП) | Сомнителен для ГП |
| Определение | -сочетает в себе признаки лёгочного фиброза (по меньшей одного из вариантов его распределения) и заболевания мелких дыхательных путей (далее- ЗМДП); | -фиброз отличается от фиброза при типичном ГП, должен сочетаться с признаками ЗМДП; | -нет ничего из ранее озвученного; |
| Релевантные находки | Лёгочный фиброз в виде неравномерных линий/уплотнений/сливной ретикуляции с лёгочной дисторсией; тракционные бронхоэктазы и «сотовое лёгкое» могут быть, но не являться доминирующими признаками. Распределение фиброза: - случайное как в аксиальном, так и в краниокаудальном направлениях, или - больше в средних отделах, или - относительное щажение нижних зон. ЗМДП в виде - плохо заметных центрилобулярных узелков и/или МС; - МУ, ПТП и/или ВЛ; | Различные варианты фиброза: - ОИП паттерн: базальное и субплевральное распределение «сотового лёгкого» с или без тракционных бронхоэктазов (см. руководство по идиопатическому лёгочному фиброзу 2018 г.); - экстенсивное МС с фоновым неярким лёгочным фиброзом. Распределение фиброза чаще - в аксиальной плоскости- перибронховаскулярно, субплеврально; - в краниокаудальном направлении- в верхних зонах; ЗМДП: - плохо видимые центрилобулярные узелки или - ПТП и/или ВЛ; | Один паттерн: - ОИП паттерн (руководство 2018); - вероятный ОИП паттерн (руководство 2018); - промежуточный ОИП паттерн (руководство 2018); - паттерн фибротической НСИП; - паттерн организующей пневмонии; - паттерн определить сложно; |
Гистопатологические критерии ГП (кроме микобактериального нетуберкулёзного ГП- “Hot-Tub Lung”)
| ГП | Вероятный ГП | Сомнительный ГП |
| Нефибротический ГП (клеточный ГП); по меньшей мере в одном биоптате найдены все три из нижеперечисленных признаков: 1. Клеточная интерстициальная пневмония * бронхоцентрическое распределение; * клеточный НСИП-подобный паттерн; * лимфоцитарное доминирование 2. Целлюлярный бронхиолит * лимфоцитарное доминирование (лимфоцитов больше, чем плазматических клеток), но не больше, чем фокальных перибронхиолярных лимфоидных скоплений с зародышевыми центрами; * +/- паттерн организующей пневмонии (далее- ОП) с тельцами Masson; * +/- пенистные макрофаги в терминальных воздушных пространствах; 3. Плохо сформированные не-некротизирующие гранулёмы2 * утрачен кластер эпителиоидных клеток и/или многоядерных гигантских клеток +/-внутриплазматические включения; * расположение в перибронхиолярном интерстиции, терминальных воздушных пространствах, и/или ОП (тельца Masson); и отсутствие в любом биоптате признаков альтернативного диагноза: * плазматических клеток больше лимфоцитов; * экстенсивной лимфоидной гиперплазии; * экстенсивных хорошо сформированных саркоидных гранулёмых и/или некротизирующих гранулём; * аспирированных частиц; | 1 и 2 признаки по меньшей мере в одном биоптате: 1. Клеточная интерстициальная пневмония * бронхоцентрическое распределение; * клеточный НСИП-подобный паттерн; * лимфоцитарное доминирование; 2. Целлюлярный бронхиолит * лимфоцитарное доминирование (лимфоцитов больше, чем плазматических клеток), но не больше, чем фокальных перибронхиолярных лимфоидных скоплений с зародышевыми центрами; * +/- паттерн ОП с тельцами Masson; * +/- пенистные макрофаги в терминальных воздушных пространствах; и отсутствие в любом биоптате признаков альтернативного диагноза: * плазматических клеток больше лимфоцитов; * экстенсивной лимфоидной гиперплазии; * экстенсивных хорошо сформированных саркоидных гранулёмых и/или некротизирующих гранулём; * аспирированных частиц; | По меньшей мере в одном биоптате найдено одно из нижеперечисленного: - 1 или 2 из первого столбца * селективный паттерн интерстициальной пневмонии (клеточный НСИП паттерн, ОП паттерн, перибронхиолярная метаплазия без других признаков фибротического ГП) и отсутствие в любом биоптате признаков альтернативного диагноза: * плазматических клеток больше лимфоцитов; * экстенсивной лимфоидной гиперплазии; * экстенсивных хорошо сформированных саркоидных гранулёмых и/или некротизирующих гранулём; * аспирированных частиц; |
| Фибротический ГП3; 1 или 2 и 3 признаки есть по меньшей мере в одном биоптате: 1. Хроническая фиброзирующая интерстициальная пневмония * архитектурная дисторсия, фокусы фибробластов +/- субплевральное «сотовое лёгкое»; * фибротический НСИП-подобный паттерн; 2. Бронхоцентрический фиброз * +/- перибронхиолярная метаплазия; * +/- мостовидный фиброз4; 3. Плохо сформированные не- некротизирующие гранулёмы +/- клеточная интерстициальная пневмония; +/- клеточный бронхиолит; +/- паттерн ОП; и отсутствие в любом биоптате признаков альтернативного диагноза: * плазматических клеток больше лимфоцитов; * экстенсивной лимфоидной гиперплазии; * экстенсивных хорошо сформированных саркоидных гранулёмых и/или некротизирующих гранулём; * аспирированных частиц; | 1 или 2 признаки по меньшей мере в одном биоптате: 1. Хроническая фиброзирующая интерстициальная пневмония * архитектурная дисторсия, фокусы фибробластов +/- субплевральное «сотовое лёгкое»; * фибротический НСИП-подобный паттерн; 2. Бронхоцентрический фиброз * +/- перибронхиолярная метаплазия; * +/- мостовидный фиброз; +/- клеточная интерстициальная пневмония; +/- клеточный бронхиолит; +/- паттерн ОП; и отсутствие в любом биоптате признаков альтернативного диагноза: * плазматических клеток больше лимфоцитов; * экстенсивной лимфоидной гиперплазии; * экстенсивных хорошо сформированных саркоидных гранулёмых и/или некротизирующих гранулём; * аспирированных частиц; | Что-нибудь одно из нижеперечисленного хотя бы в одном биоптате: 1. Хроническая фиброзирующая интерстициальная пневмония * архитектурная дисторсия, фокусы фибробластов +/- субплевральное «сотовое лёгкое» * фибротический НСИП-подобный паттерн +/- клеточная интерстициальная пневмония +/- клеточный бронхиолит +/- паттерн ОП и отсутствие в любом биоптате признаков альтернативного диагноза: * плазматических клеток больше лимфоцитов; * экстенсивной лимфоидной гиперплазии; * экстенсивных хорошо сформированных саркоидных гранулёмых и/или некротизирующих гранулём; * аспирированных частиц; |
Литература
- Ganesh Raghu, Martine Remy-Jardin, Christopher J. Ryerson, Jeffrey L. Myers, Michael Kreuter, Martina Vasakova, Elena Bargagli, Jonathan H. Chung, Bridget F. Collins, Elisabeth Bendstrup, Hassan A. Chami, Abigail T. Chua, Tamera J. Corte, Jean-Charles Dalphin, Sonye K. Danoff, Javier Diaz-Mendoza, Abhijit Duggal, Ryoko Egashira, Thomas Ewing, Mridu Gulati, Yoshikazu Inoue, Alex R. Jenkins, Kerri A. Johannson, Takeshi Johkoh, Maximiliano Tamae-Kakazu, Masanori Kitaichi, Shandra L. Knight, Dirk Koschel, David J. Lederer, Yolanda Mageto, Lisa A. Maier, Carlos Matiz, Ferran Morell, Andrew G. Nicholson, Setu Patolia, Carlos A. Pereira, Elisabetta A. Renzoni, Margaret L. Salisbury, Moises Selman, Simon L. F. Walsh, Wim A. Wuyts, Kevin C. Wilson. Diagnosis of Hypersensitivity Pneumonitis in Adults. An Official ATS/JRS/ALAT Clinical Practice Guideline. (2020) American Journal of Respiratory and Critical Care Medicine. doi:10.1164/rccm.202005-2032ST