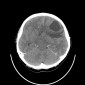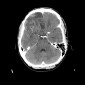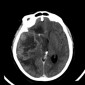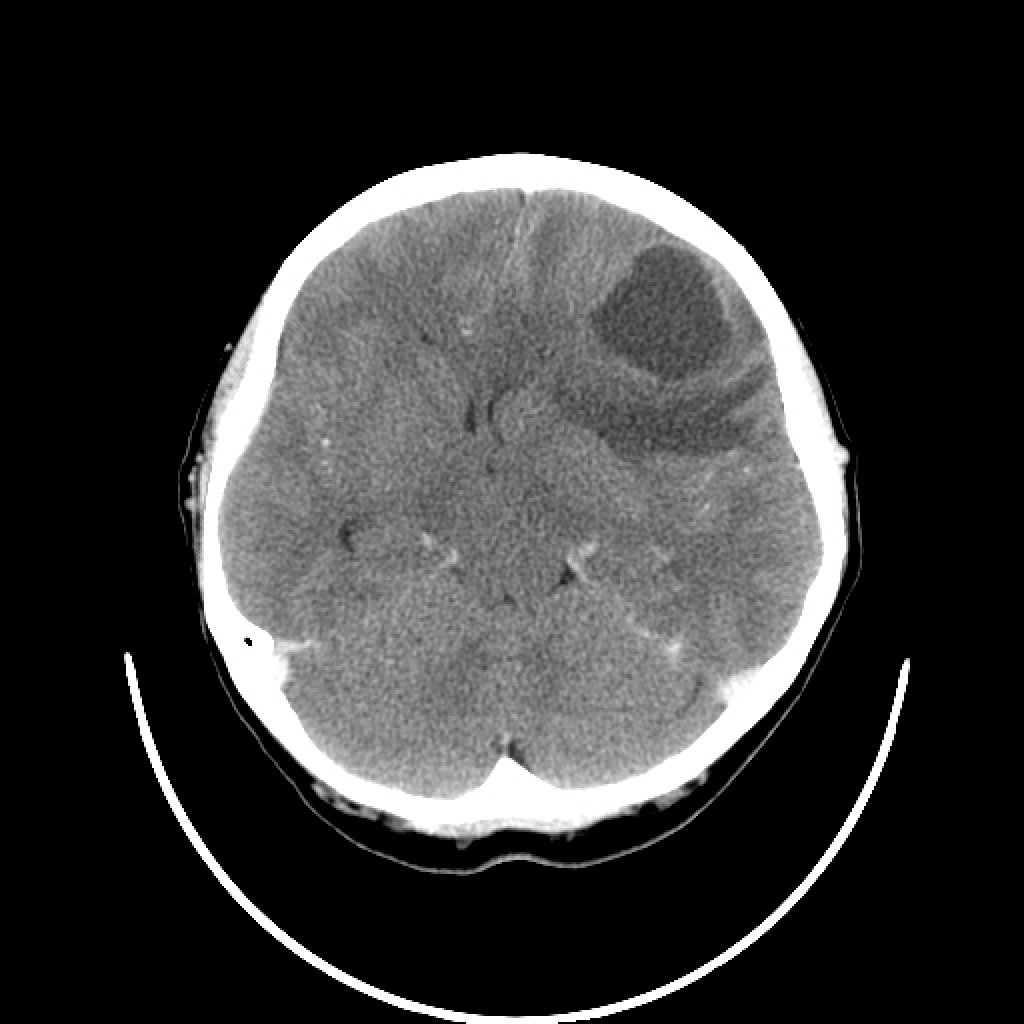
Глиобластома (ГБМ) - наиболее распространенная интракраниальная опухоль у взрослых, занимает 12-15% случаев среди всех интракраниальных опухолей и ~50% случаев среди астроцитом, имеет наихудшие прогнозы (IV степень злокачественности по ВОЗ), при росте в основном распространяется по ходу трактов белого вещества, таким как кортикоспинальный тракт и мозолистое тело. Глиобластома часто может распространяться через комиссару мозолистого тела, растет в данном случае в виде “глиомы в форме бабочки” и распространяется на противоположное полушарие. Глиобластома редко поражает оболочки мозга. В 20% встречается мультифокальное поражение, редко - мультицентричное.
Терминология
Глиобластома была ранее известна как мультиформная глиобластома. В классификации ВОЗ термин “мультиформная” был опущен что бы внести ясность в понятия глиобластома и астроцитома IV степени злокачественности. Впервые термин был предложен в 1926 году Percival Bailey и Harvey Cushing, а суффикс “мультиформная” использовался для описания различных проявлений кровоизлияний, кист и некроза.
Клиническая картина
- фокальный неврологический дефицит
- симптомы повышения внутричерепного давления
- судороги
Редко (<2%) при кровоизлиянии в опухоль пациенты поступают с инскультоподобной клиникой и симптомами.
Диагностика
Обычно на момент установки диагноза ГБМ является крупной опухолью. Часто имеет толстые, неровные усиливающиеся края и центральную зону некроза, которая может быть с геморрагическим содержимым. ГБМ окружена зоной вазогенного отека, которая обычно инфильтрирована опухолевыми клетками.
Мультифокальное поражение, которое обнаруживается в ~ 20% случаев, характеризуется тем, что множественные области контрастного усиления связаны друг с другом зонами с измененным МР сигналом, которые представляют собой распространение опухолевых клеток на микроскопическом уровне. Мультицентрическое заболевание - наоборот, такой связи между фокусами поражения не имеет.
Компьютерная томография
- неоднородные толсные края, изо- или слегка гиперденсивные за счет высокой клеточности
- неоднородный гиподенсивный центр отражает зону некроза
- выраженный масс-эффект
- периферический вазогенный отек
- кровоизлияние в опухоль, иногда
- кальцинаты не типичны
- интенсивное неоднородное гетерогенное контрастное усиление по периферии
Магнитно-резонансная томография
- T1
- гипо- или изоинтенсивное образование в белом веществе
- гетерогенный сигнал в центре образованная за счет некроза или кровоизлияния в опухоль
- T1 с контрастным усилением
- контрастное усиление вариабельное, но присутствует почти всегда
- контрастное усиление типично по периферии и неоднородно в узле опухоли
- T2/FLAIR
- гиперинтенсивный сигнал
- по периферии зона вазогенного отека
- встречается феномен пустоты потока
- GE/SWI
- артефакт воспреимчивост на T2* изображениях от продуктов распада гемоглобина
- низкоинтенсивное кольцо за счет продуктов распада гемоглобина [2]
- неполное и неравномерно в 85% случаев
- в большинстве случаев локализуется внутри зоны периферического контрастного усиления
- отсутствие признака двойного кольца
- ДВИ/ИДК
- солидный компонент
- повышение МР сигнала на ДВИ часто в солидном/усиливающемся компоненте
- ограничение диффузии обычно промежуточное и схоже по значениям с белым веществом, но значительно повышено относительно зоны вазогенного отека, которая должная иметь повышенную диффузию
- значения ИДК коррелируют со степенью злокачественности [3]
- IV степень злокачественности по ВОЗ (ГБМ) = 745 ± 135 x 10-6 mm2/s
- III степень злокачественности по ВОЗ (анапластическая) = 1067 ± 276 x 10-6 mm2/s
- II степень злокачественности по ВОЗ (низкая степень) = 1273 ± 293 x 10-6 mm2/s
- пороговым значением ИДК, с чувствительностью (97.6%) и специфичностью (53.1%), в разграничении глиом высокой (III и IV по ВОЗ) и низкой степени (II по ВОЗ) является ИДК = 1185 x 10-6 mm2/s [3]
- не усиливающиеся зоны некроза / кистозный компонент
- подавляющее большинство (>90%) имеют значения диффузии >1000 x 10-6 mm2/s
- необходимо с осторожностью оценивать полости с продуктами распада гемоглобина
- солидный компонент
- МР перфузия: по сравнению с опухолями низкой степени злокачественности rCBV повышен в случае ГБМ
- МР спектроскопия
- типичные характеристики включают
- холин: повышен
- лактат: повышен
- липиды: повышен
- N-ацетил-аспартат: снижен
- миоинозитол: снижен
- типичные характеристики включают
Дифференциальный диагноз
Дифференциальный диагноз включает:
- метастатическое поражение
- может выглядеть идентично
- может быть мультифокальным
- метастазы часто локализуются на границе серого и белого вещества
- снижение rCBV в зоне ‘отека’
- первичная лимфома ЦНС
- выходит на первое место в дифференциальном ряде при наличии СПИД у пациентов, кроме того в этом случае часто встречается центральный некроз опухоли
- обычно гомогенное контрастное усиление
- абсцесс головного мозга
- центральное ограничение диффузии полезно для дифференциальной диагностики, однако оценка затруднена при глиобластоме с кровоизлиянием
- наличие нежного и неполного низкоинтенсивного кольца на SWI [2]
- наличие признака двойного кольца [2]
- анапластическая астроцитома
- не имеет центрального некроза
- псевдотуморозная демиелинизация
- может выглядеть идентично
- часто встречается кольцевидный паттерн контрастного усиления
- обычно встречается у молодых пациентов
- подострый инфаркт головного мозга
- анамнез позволяет предположить верный диагноз
- не должен быть повышен пик холина
- rCBV не должен быть повышен
- токсоплазмоз
- особенно при наличии СПИД у пациентов
За основу текущей версии (апрель 2017) взята публикация radiopaedia.org [1]
Литература
- Glioblastoma A.Prof Frank Gaillard et al. Radiopaedia.org
- Toh CH, Wei KC, Chang CN et-al. Differentiation of pyogenic brain abscesses from necrotic glioblastomas with use of susceptibility-weighted imaging. AJNR Am J Neuroradiol. 2012;33 (8): 1534-8.
- Hilario A, Ramos A, Perez-Nuñez A et-al. The added value of apparent diffusion coefficient to cerebral blood volume in the preoperative grading of diffuse gliomas. AJNR Am J Neuroradiol. 2012;33 (4): 701-7.