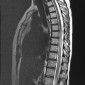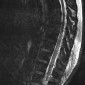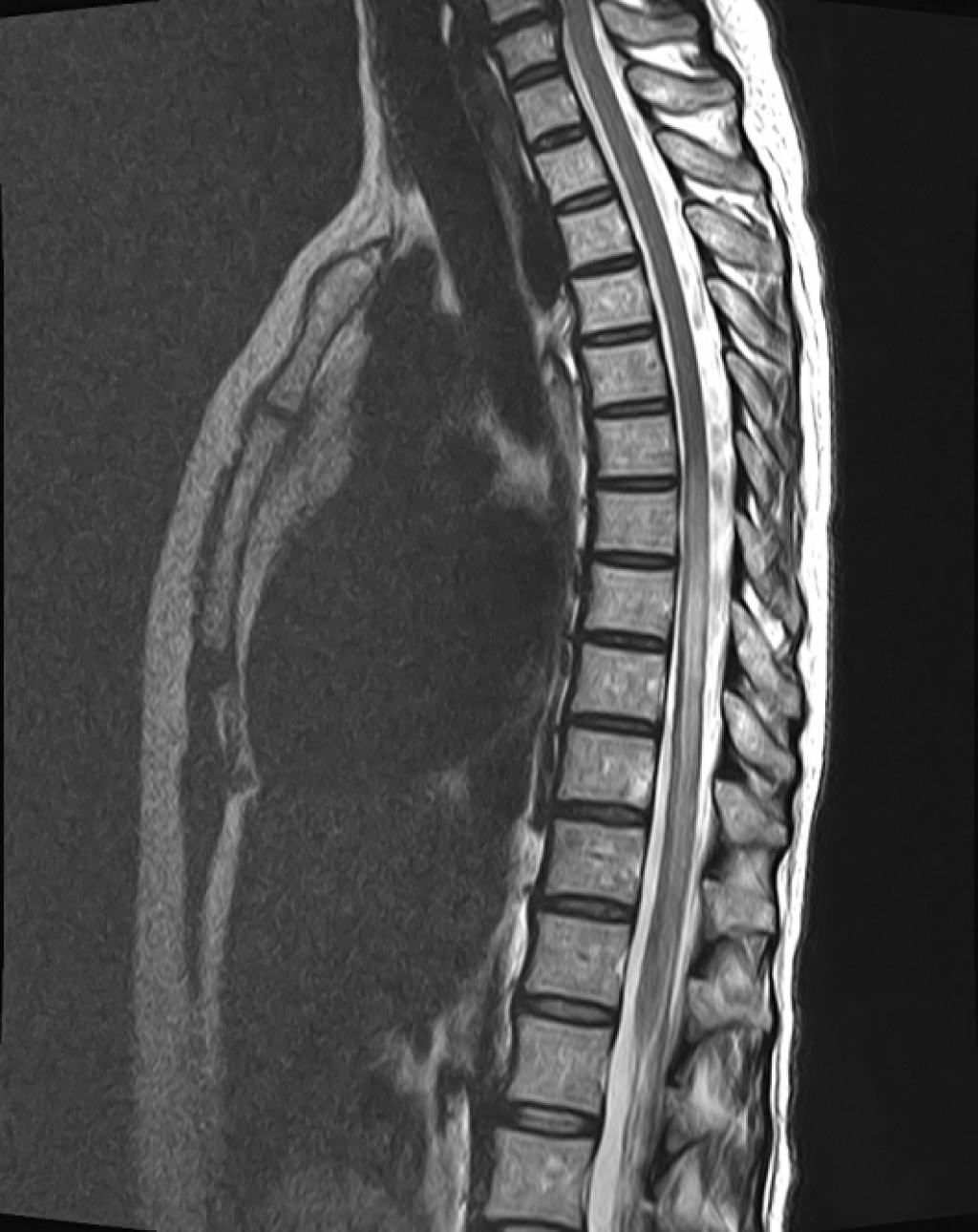
Острый поперечный миелит - это воспалительное поражение спинного мозга сочетающееся с молниеносно прогрессирующей двигательной, чувствительной дисфункцией. При визуализации характеризуется обширным и протяженным (3-4 и более сегмента) патологически повышенным МР сигналом на Т2 взвешенных изображениях, занимающим более 2/3 площади поперечного сечения спинного мозга, с варьирующим паттерном контрастного усиления и отсутствием ограничения диффузии.
Эпидемиология
Распространенность 1-4:1000000 в год [7]. Выделяют два пика заболеваемости: первый приходиться на 10-19 лет, второй - на 30-39 лет [7]. Гендерная предрасположенность и наследственность отсутствуют.
Клиническая картина
Клиническая картина развивается в течении часов или дней.
- пара- или тетрапарез
- дисфункция сфинктеров
Патология
При микроскопии выявляется периваскулярная лимфоцитарная инфильтрация, некроз и демиелинизация, без признаков сопутствующего основного заболевания. Вероятная этиология:
- идиопатический
- вторичный
Диагностические критерии
Поскольку не существует специфических лабораторных тестов, невозможна биопсия, а данные визуализации могут совпадать с другими воспалительными и неопластическими сущностями, the Transverse Myelitis Consortium Working Group предложила набор диагностических клинических критериев для диагностики поперечного миелита [7]:
- критерии включения
- нарушение чувствительности, двигательной и автономной функций, клинически соответствующее поражению спинного мозга
- симптомы двустороннего поражения, не обязательно симметричного
- четкий уровень нарушения чувствительности
- исключение компрессии спинного мозга при проведении нейровизуализации
- подтверждение воспалительного генеза миелопатии одним из методов:
- плеоцитоз при исследовании ликвора;
- повышение индекса IgG;
- накопление Gd-содержащего контрастного вещества очагом поражения (при отрицательных результатах – повторное исследование через 2–7 дней)
- прогрессирование симптомов от 4 ч до 21 дня с момента начала заболевания
- критерии исключающие поперечный миелит
- наличие в анамнезе облучения спинного мозга в предыдущие 10 лет
- клинический дефицит с недостаточность артериального кровотока, соответствует тромбозу передней спинномозговой артерии
- аномальное выпадение потока у поверхности спинного мозга за счет артерио-венозной фистулы
- критерии исключающие идиопатический острый поперечный миелит
- болезни соединительной ткани
- инфекция ЦНС
- наличие МР признаков позволяющих предположить рассеянный склероз
- наличие в анамнезе неврита зрительного нерва
Особенности визуализации
Очаг может локализоваться на любом уровне спинного мозга, однако, чаще всего поражается грудной отдел.
Компьютерная томография
- не является модальностью выбора
- вариабельно встречается увеличение размеров
- вариабельный паттерн контрастного усиление (в том числе отсутсвие усиления)
Магнитно-резонансная томография
В 40% случаев при МРТ не удается выявить изменения [8]. Необходимо помнить, что все признаки не являются специфическими и степень их проявленя может варьировать:
- крупный очаг прожения, часто протяженностью 3-4 позвонковых сегментов [3]
- поражение занимает 2 / 3 спинного мозга в поперечном сечении [3]
- вариабельно увеличение размеров спинного мозга
Типичные сигнальные характеристики:
- T1: изоинтенсивный или гипоинтенсивный МР сигнал
- T2: слабо отграниченный гиперинтенсивный МР сигнал
- T1 с парамагнетиками: вариабельные паттерны контрастного усиления (отсутствие, диффузный, пятнистый, периферический)
Дифференциальный диагноз
- рассеянный склероз
- очаг протяженностью менее двух позвонковых сегментов, поражение занимает меньше половины поперечника спинного мозга в аксиальной плоскости
- очаги локализуются в задних и боковых столбах
- у большинства пациентов выявляются очаги в головном и дополнительные очаги спинном мозге (изолированное поражение спинного мозга при РС встречается 5-24% пациентов)
- картина острого поперечного миелита может являться дебютом рассеянного склероза: у 83% пациентов при картине поперечного миелита в сочетании с очагами в головном мозге, в последствии диагноз был изменен на РС. Даже в случае отсутствия признаков поражения головного мозга, 11% пациентов в последующем был диагностирован рассеянный склероз [7].
- ОРЭМ
- схожая с РС картина очага (однако более юный возраст, монофазное течение в сочетании с поражением таламусов)
- инфаркт спинного мозга
- обычно увеличен спинной мозг
- гиперинтенсивный МР сигнал на T2 и ДВИ взвешенных изображениях
- патологически измененный МР сигнал обычно распространяется на несколько позвонковых сегментов
- может локализоваться на любом уровне, но чаще локализуется в верхне-грудном или грудо-поясничном отделах
- иногда встречается гиперинтенсивный сигнал на Т2 ВИ в теле позвонка (при сопутствующем инфаркте)
Литература
- Grossman RI, Yousem DM. Neuroradiology, the requisites. Mosby Inc. (2003) ISBN:032300508X.
- Grainger RG, Allison DJ. Grainger & Allison's diagnostic radiology, a textbook of medical imaging. (1997)
- DeSanto J, Ross JS. Spine infection/inflammation. Radiologic clinics of North America. 49 (1): 105-27. doi:10.1016/j.rcl.2010.07.018 - Pubmed
- Osborn AG. Diagnostic neuroradiology. Mosby Inc. (1994) ISBN:0801674867.
- Harzheim M, Schlegel U, Urbach H, Klockgether T, Schmidt S. Discriminatory features of acute transverse myelitis: a retrospective analysis of 45 patients. Journal of the neurological sciences. 217 (2): 217-23. Pubmed
- Brant WE, Helms CA. Fundamentals of Diagnostic Radiology. Lippincott Williams & Wilkins. (2007) ISBN:0781761352.
- Proposed diagnostic criteria and nosology of acute transverse myelitis. Neurology. 59 (4): 499-505. Pubmed
- Scotti G, Gerevini S. Diagnosis and differential diagnosis of acute transverse myelopathy. The role of neuroradiological investigations and review of the literature. Neurological sciences : official journal of the Italian Neurological Society and of the Italian Society of Clinical Neurophysiology. 22 Suppl 2: S69-73. Pubmed
- Dr Sara Wein et al. Transverse myelitis. radiopaedia.org