Подход к анализу КТ изображений головного мозга без сомнения должен зависеть от клинической задачи и состояния пациента, однако большинство радиологов повторяют одни и те же шаги не зависимо от вводных данных и клинической ситуации.
1. Анализ вводных данных
Ключевые моменты
- Удостоверьтесь что данные на изображении совпадают с данными пациента
- Просмотрите предыдущие исследования и их описания (если они доступны)
- Просмотрите изображения в мозговом и костном окне
- Просмотрите изображения с измененной шириной окна, позволяющей выявить субарахноидальное кровоизлияние
Данные пациента на изображении
Всегда еще до начала анализа проверяйте соответствие данных пациента (фамилии и инициалов, даты рождения), даты и времени исследования на полученных изображениях. Убедитесь что вы собираетесь описывать текущее исследование, а не исследование из архива, или исследование другого пациента.
Анализ предыдущих изображений и их описаний
Анализ архивных изображений является ключевым моментом в работе врача радиолога. Очень часто только сопоставление текущей картины с предыдущими изображениями позволяет получить важную информацию и сделать правильные выводы о присутствующих изменениях/патологии. Не менее важно ознакомиться с предыдущими описаниями (при их наличии).
Правильный выбор ширины окна
КТ сканирование обеспечивает 3х мерную карту основанную на различной плотности анатомических структур. Эти КТ данные могут быть представлены различными способами позволяя визуализировать структуры в заданном диапазоне плотностей. ‘Мозговое окно' использует диапазон плотностей близкий к усредненной плотности структур головного мозга, но несет ограниченную информацию о состоянии костных структур. ‘Костное окно' за счет более узкого диапазона позволяет подчеркнуть структуры близкие по плотности к костной ткани, но не позволяет детально проанализировать структуры головного мозга. В оценке КТ головного мозга использование как мозгового, так и костного окна должно быть рутинным, а анализ изображений в с их использованием должен войти в привычку. Кроме того модифицирование параметров КТ окна часто помогает в диагностике кровоизлияний.
Анализ изображений в ортогональных плоскостях
КТ изображения головного мозга получаются в аксиальной плоскости (которую лаборант устанавливает, например, параллельно плоскости основания черепа), данный подход позволяет снизить наложение артефактов от плотных структур костей основания черепа на структуры головного мозга. Современные томографы позволяют реконструировать полученные аксиальные изображения в других плоскостях, что помогает в более детальной оценке патологии. Наиболее часто используемыми при этом являются ортогональные корональная (параллельная продолговатому мозгу) и сагиттальная (проводимая через срединные структуры) плоскости.
2. Качество исследования и артефакты
Ключевые моменты
- Проверьте наличие медицинских изделий
- Частыми артефактами являются артефакты от движения, артефакт рассеивания, артефакт увеличения жесткости излучения
- Оценка всей серии изображений, а не отдельного среза позволяет избежать возможных ошибок
Артефакты
Качество изображений зачастую ограничивается качеством КТ сканера, опытностью рентгенлаборанта и тяжестью состояния пациента снижающей его способность выполнять команды. Всегда необходимо помнить о наиболее частых артефактах. Кроме того не стоит забывать, что некоторых из них избежать невозможно.
Артефакты от медицинских изделий
Наличие медицинских изделий, как свидетельство ранее проводившихся манипуляций, всегда должны отображаться в описании исследования.
Артефакты от движения
Движение пациента во время исследования приводит к появлению на изображениях артефактов затрудняющих интерпретацию, иногда вплоть до полной невозможности анализа. В таких случаях надо либо повторить исследование, либо отметить в протоколе, что полученные изображения неудовлетворительного диагностического качества. Это важно, поскольку артефакты движения на границе сред могут давать ложное представление о наличии патологического процесса.
Артефакт увеличения жестоксти
На КТ изображениях головного мозга у основания черепа часто видны темные и светлые полосы. Эти часто встречаемые линии обычно идут между двух плотных частей черепа (например, выступов внутренней замыкательной пластинки свода черепа или каменистой части височной кости). Данные артефакты образуются частично за счет рассеивания рентгеновского излучения и частично за счет изменения средней мощности в результате поглощения и ослабления рентгеновского излучения при прохождении через плотные структуры. Основание черепа - зона в которой наиболее часто встречается данный артефакт. После прохождения рентгеновского излучения через плотные структуры височных костей в мосту визуализируются полосы сниженной плотности. Клиническое значение данного феномена заключается в ограниченной возможности достоверной оценки стволовых структур.
Серия изображений или отдельный срез
При оценке КТ головного мозга важно анализировать всю серию изображений, не только отдельный срез, без его сравнения с ниже и выше лежащими срезами.
Контрастное усиление
Назначение внутривенных контрастных препаратов позволяет получить дополнительную информацию о анатомических особенностях или патологическом процессе. Как правило, вначале выполняется нативное исследование, и в случае выявленной патологии (например, солидного или кистозного образования) и при отсутствии противопоказаний, проводится повторное исследование с контрастным усилением.
3. Анализ повреждений мягких тканей и костей черепа
Ключевые моменты
- Швы черепа имеют зубчатый ход
- Свежие переломы черепа имеют линейный прямой ход и не покрыты надкостницей
Анализ КТ изображений головного мозга требует системной оценки изображений и в костном и в мозговом окне. Оценка в костном окне в контексте травмы позволяет выявить перелом(ы) черепа. Мозговое окно используется для поиска контузии головного мозга и внутричерепных кровоизлияний. Оценка и костного и мозгового окна позволяет получить более детальную картину повреждений мягких тканей головы, что дополняет клиническую картину.
Переломы или швы
При травме головы знание нормальной картины и анатомии швов позволяет избежать ошибок интерпретации.
Швы костей свода черепа локализуются в типичных анатомических зонах и относятся к зубчатым швам. Переломы, в отличии от швов, пересекают внутреннюю и наружную замыкательные пластинки в виде прямой линии.
Края швов покрыты надкостницей, которая, непрерывно продолжаясь, переходит с внутренней замыкательной пластинки, на наружную. В отличии от швов, переломы костей свода черепа не покрыты надкостницей. Иллюстрация 3.1
Тяжелая травма приводит к формированию вдавленных переломов черепа. Аналогично линейным переломам, костное окно позволяет детально оценить костные повреждения, а мозговое - выявить сопутствующую интракраниальную гематому.
Переломы основания черепа порой трудно визуализировать напрямую, однако в пирамиде височной кости (при наличии травмы в анамнезе) помочь найти перелом может затемнение воздушных ячеек.
4. Оценка объема головного мозга и субарахноидальных пространств
Ключевые моменты
- Оценка субарахноиальных пространств
- Оценку размеров борозд легче проводить у вершины свода черепа.
- При этом должен учитываться возраст пациента
Объем головного мозга/Объем субарахноидальных пространств
Объем головного мозга оценивается субъективно путем относительной оценки объема цистерн. При этом во внимание должен приниматься возраст пациента. Желудочки могут иметь небольшие размеры у молодых пациентов и иметь достаточно большие размеры у пожилых пациентов. И в обоих случаях это должно рассматриваться как норма. Объем головного мозга уменьшается с возрастом за счет естественного старения и за счет таких заболеваний как деменция или алкоголизм. Не существует единого подхода к оценке объема головного мозга. Оценка может проводиться субъективно путем определения объема пространств содержащих спинномозговую жидкость (борозды, щели, желудочки и цистерны). Подробнее...
Гидроцефалия
Гидроцефалия является результатом повышения продукции или снижением абсорбции спинномозговой жидкости. Гидроцефалия может приводить к выраженному увеличению желудочков. острая гидроцефалия может приводить к повреждению эпендимы (выстилающей полость желудочков) вызывая отек перивентрикулярного белого вещества, так называемый трансэпендимальный отек. Подробнее...
Болезнь Альцгеймера
Болезнь Альцгеймера, как наиболее широко известный пример деменции, не может диагностироваться только по данным визуализации. Однако данное заболевание характеризуется типичным паттерном локального уменьшения объема головноо мозга в области височных долей. Подробнее...
Увеличение объема (отек мозга)
Генерализованный отек мозга может вызывать набухание приводя к уменьшению субарахноидальных пространств и снижению дифференцировки серого и белого вещества. Одним из примеров может служить гипоксическое повреждение, при котором в пораженном участке стирается граница между серым и белым веществом, а набухание клеток приводит к уменьшению и сглаженности борозд. Подробнее...
5. Хроническая ишемия
Ключевые моменты
Хронические ишемические изменения часто встречающиеся при компьютерной томографии головного мозга. Данное понятие включает в себя заболевание мелких сосудов головного мозга, старые лакунарные инфаркты или последствия территориальных инсультов/инфарктов.
Заболевания мелких сосудов
Генерализовнные низкоплотные изменения в белом веществе головного мозга без четких границ являются частым признаком хронической ишемии за счет патологии мелких сосудов. Данные изменения сочетаются с такими факторами риска как курение, диабет, артериальная гипертензия. У многих пациентов признаки патологии мелких сосудов сочетаются с уменьшением объема головного мозга.
Лакунарный инфаркт
Лакунарный инфаркт представляет собой зону гибели клеток головного мозга за счет локальной ишемии. Лакунарные инфаркты чаще локализуются в зонах кровоснабжающихся перфорантными ветвями средней мозговой артерии. Острый лакунарный инфаркт может быть невидим при первичной компьютерной томографии, однако уже через несколько недель он визуализируется в виде четко отграниченной зоны сниженной плотности. Подробнее...
Постинсультные изменения
Хотя инсульт в острейшей и острой стадиях не всегда легко выявляется при компьютерной томографии, с течением времени гибель клеток приводит к формированию зоны сниженной плотности в пораженном участке мозга. Постинсультные изменения визуализируются в виде четко отграниченной зоны низкой плотности, представляющей собой кистозно-глиозные изменения и распространяющейся как на белое так и на серое вещество. Данные изменения часто локализуются в бассейне средней мозговой артерии.
6. Острая ишемия (инсульт) головного мозга
При подозрении на острый ишемический инсульт КТ картина головного мозга довольно часто не имеет патологических изменений, главная цель выполнения исследования - исключение внутричерепного кровоизлияния.
Ключевые моменты
- При подозрении острой ишемии головного мозга компьютерная томография выполняется для исключения кровоизлияния
- Планомерно ищите зоны сниженной плотности в паренхиме головного мозга
- Проверьте наличие признаков гиперденсивной средней мозговой артерии и стертости/смазанности границ серого и белого вещества в островковых долях
Острый инсульт
Зачастую КТ выполняется в остром периоде, когда еще не визуализируется зона сниженной плотности в пораженном учаске головного мозга. В такой ситуации могут помочь положительные признаки гиперденсивности средней мозговой артерии и признак снижения дифференцировки коры островка. Основная статья
Признок гиперденсивности мозговой артерии
При подозрении на острый инсульт головного мозга компьютерная томография иногда позволяет выявить скопление тромботических масс в средней мозговой артерии. (Иллюстрация 6.1) Подробнее...
Снижение дифференцировки коры островка
При подозрении на инсульт головного мозга при компьютерной томографии может визуализироваться признак снижения дифференцировки коры островка. Этот признак является довольно не броским и легко пропускается если ему не уделяется должное внимание. (Иллюстрация 6.2) Подробнее...
7. Экстрааксиальные кровоизлияния
Ключевые моменты
- Эпидуральные кровоизлияния чаще имеют линзовидную форму
- Субдуральные кровоизлияния чаще имеют серповидную форму
- Субарахноидальные кровоизлияния происходят в пространства заполненные спинномозговой живокостью - борозды, щели, желудочки, базальные цистерны
Внутричерепные кровоизлияния делятся на интрааксиальные (в паренхиму головного мозга) и экстрааксиальные (снаружи головного мозга). Экстрааксиальные кровоизлияния делятся на эпидуральные, субдуральные и субарахноидальные.
Эпидуральная гематома
Эпидуральная гематома является результатом посттравматического повреждения внутричерепных сосудов, чаще всего средней оболочечной артерии. Кровь из поврежденного сосуда скапливается между отслоенным листком твердой мозговой оболочки и внутренней замыкательной пластинкой кости черепа. Эпидуральная гематома чаще имеет линзовидную форму, поскольку твердая мозговая оболочка плотно срастается с костями в области черепных швов. Отслоение твердой мозговой оболочки ограничивается в местах прикрепления и таким образом ограничивает объем гематомы. Эпидуральная гематома часто (но не всегда) сочетается с переломом костей свода черепа, по этому не забывайте проверить изображения в костном окне. Здесь могла быть ваша иллюстрация ;)Подробнее...
Субдуральная гематома
Мозговые вены являются достаточно хрупкими сосудами. Риск повреждения увеличивается с возрастом и усиливается при назначении пациенту антикоагулянтов. Субдуральные гематомы могут возникать при минимальном травматическом воздействии. При наличии факторов риска, признаки травмы в анамнезе могут полностью отсутствовать. Субдуральные гематомы не ограничены зонами прикрепления твердой мозговой оболочки к костям свода черепа. В результате чего скопление крови часто имеет серповидную форму. Субарахноидальные пространства остаются интактными и кровь не заполняет борозды. Плотность гематомы зависит от давности кровоизлияния. Борозды и субарахноидальные пространства на стороне поражения могут быть уменьшены за счет объемного воздействия гематомы. (Иллюстрация 7.1) Подробнее...
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние часто сопутствует не только травмам, но и возникает спонтанно, например, в результате кровотечения из аневризмы. Аневризмы при этом визуализируются на рутинной кт только при достаточно крупных размерах. Менее часто субарахноидальные кровоизлияния возникают при врожденных артерио-венозных сосудистых мальформациях или в результате кровоизлияния из вен ствола головного мозга (Перимезенцефальное неаневризматическое субарахноидальное кровоизлияние).
Кровь при субарахноидальном кровоизлиянии может локализоваться в любом пространстве заполненном в норме спинномозговой жидкостью - бороздах, щелях, цистернах основания мозга или желудочковой системе. Подробнее...
8. Внутримозговое кровоизлияние
Ключевые моменты
- проявления спонтанных и посттравматических внутримозговых кровоизлияний часто идентичные
- внутримозговые кровоизлияния могут сочетаться с экстрааксиальными кровоизлияниями
Интрааксиальное (син. внутримозговое) кровоизлияние может возникать за спонтанно или за счет травматического воздействия. Без соответствующего анамнеза КТ картина как при спонтанном так и при посттравматическом кровоизлиянии может быть идентичной, так как травма не всегда сопровождается переломами черепа.
Спонтанное внутримозговое кровоизлияние
Спонтанное внутримозговое кровоизлияние часто представляет собой зону повышенной плотности (кровь) окруженную перифокальной зоной низкой плотности (отек). //TODO
NB в целом, плотность гематомы и степень выраженности перифокального отека зависят от сроков/возраста гематомы Подробнее...
Сочетание интра- и экстрааксиальных кровоизлияний
Очень часто внутримозговые кровоизлияния (спонтанные или травматические) сочетаются с экстрааксиальными кровоизлияниями.
9. Интракраниальные объемные образования
Ключевые моменты
- Интракраниальные опухоли могут быть интра- и экстрааксиальными
- Единичное интрааксиальное образование чаще бывает злокачественной опухолью
- Множественные интрааксиальные образования чаще представлены метастазами
- Абсцесс головного мозга одна из наиболее важных сущностей в дифферинцальной диагностике образований с кольцивидным накоплением контраста
- Менингиома - наиболее распростраенная экстрааксиальная опухоль
Интракраниальные объемные образования в зависимости от локализации могут подразделяться на интрааксиальные и экстрааксиальные, при этом четкое разграничение только по данным КТ не всегда легко определить.
Интрааксиальные образования
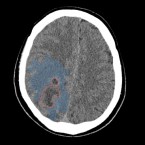
Интрааксиальные объемные обравования могут иметь опухолевую и неопухолевую природу, а опухолевые, в свою очередь, подразделяться на злокачественные или доброкачественные. Очень обобщающе: одиночное интрааксиальное образование усиливающееся после внутривенного введения контрастного вещества и окруженное перифокальным отеком с объемным воздействием на окружающие структуры чаще будет представлять собой первичную злокачественную опухоль (напр. глиому), тогда как множественные интрааксиальные образования с такими же характеристиками (накопление контраста, отек, объемное воздействие) будут являться метастазами. Иллюстрация 9.1
Читайте подробнее: Классификация опухолей центральной нервной системы, Метастатические опухоли головного мозга, Абсцесс головного мозга, Кольцевидное накопление контраста
Экстрааксиальные образования
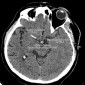
Менингиомы являются наиболее распространенными экстрааксиальными образованиями. Несмотря на доброкачественную природу они могут достигать больших размеров, могут сопровождаться отеком в прилежащих отделах головного мозга. Обычно менингиомы имеют гладкие четкие контуры, могут содержать в своей структуре кальцинаты. На постконтрастных изображениях менингиомы характеризуются выраженным гомогенным контрастным усилением. Менингиомы берут свое начал из мозговых оболочек которые так же накапливают контраст в прилежащих отделах формируя характерный признак дурального хвоста. Иллюстрация 9.2 Подробнее...
10. Объемное воздействие
Ключевые моменты
- Патологические процессы могут вызывать объемное воздействие - смещение или компрессию структур головного мозга
- Объемное воздействие может вызываться опухолями, кровоизлияниями или отеком
Мозг - мягкотканная структура располагающаяся в ограниченном пространстве черепной коробки. Поскольку ее объем является неизменным, любой патологический процесс сопровождающийся изменением объема может приводить к повышению внутричерепного давления и смещению тканей мозга. Данные изменения и называются “объемным воздействием”.
Интракраниальное давление при таких патологических процессах, как опухоли и кровоизлияния, может вызывать объемное воздействие. Перифокальный отек также может усиливать объемное воздействие и в случае инфаркта, который сам по себе не является “объемным” процессом, а объемное воздействие в данном случае обусловленно исключительно отеком.
Стадии объемного воздействия
Объемное воздействие при интракраниальных объемных процессах увеличивается по предсказуемому сценарию. Сначала появляется сглаженность борозд, прилежащих к зоне. Затем появляется полное или частичное сдавление/компрессия прилежащего желудочка. Сглаженность борозд и компрессия желудочка могут распространяться на всю гемисферу. За этим следует смещение срединных структур, с последующей компрессией контралтерального желудочка и борозд контрлатеральной гемисферы. В тяжелых случаях при КТ выявляется дислокация структур мозга через вырезку намета мозжечка (в которой в обычных условиях находятся ствол мозга и базальные цистерны), или даже экструзия структур задней черепной ямки через большое затылочное отверстие. Последние изменения являются довольно редкими и наблюдаются (являются преддикторами) при неблагоприятном исходе. Иллюстрация 10.1