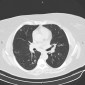
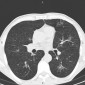
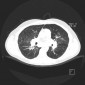
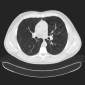
Саркоидоз легких и саркоидоз грудных лимфатических узлов встречается у 90% больных саркоидозом. Радиологические проявления зависят от стадии заболевания.
Смотрите также обзорную публикацию посвященную саркоидозу.
Эпидемиология
Саркоидоз легких встречается у ~ 90% пациентов. Саркоидоз легких чаще поражает лиц в возрасте 20-40 лет, хотя в целом, может встречаться в любой возрастной группе [1]. Имеется небольшая предрасположенность у женщин, в особенности в афро-американской популяции.
Патология
Макроскопически множественные гранулемы характеризуются лимфатическим и перилимфатическим распределением. Микроскопически - это неказеозные и сливные гранулемы. В основном, гранулемы располагаются по ходу лимфатических сосудов сосудистобронхиальном пучке и, в меньшей степени, по ходу внутридольковых перегородок и субплеврально. Распределение гранулем - одна из черт позволяющих распознать саркоидоз при патологическом анализе бронхиальных и трансбронхиальных биоптатов [10]. Гранулемы могут разрешаться спонтанно или прогрессировать в фиброз.
Диагностика
Рентгенография
В целом проявления зависят от стадии заболевания (см: саркоидоз легких стадирование при рентгенографии).
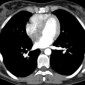
Наиболее частое проявление болезни - это двустороннее увеличение внутригрудных лимфатических узлов, которое встречается на определенных стадиях заболевания у 3/4 пациентов [1,3]. Классическое поражаются лимфатические узлы корней легких с двух сторон и правые паратрахеальные лимфатические узлы, такое распределение носит название триады Гарланда или 1-2-3 признака. Левые паратрахеальные лимфатические узлы поражаются не реже, но при классической рентгенографии их увеличение сложнее визуализируется, чем поражение правых паратрахеальных лимфатических узлов [3].
У пациентов с увеличением лимфатических узлов, лимфатические узлы корней легких поражаются практически всегда. Поражение медиастинальных лимфатических узлов без увеличения лимфоузлов корней встречается редко. Одностороннее увеличение лимфатических узлов корней легких встречается в 1-3% случаев [3]. Передние и задние узлы увеличиваются нечасто, и почти всегда в сочетании с увеличением лимфатических узлов средостения и корней [3]. Лимфатические узлы могут иметь крупные размеры, но при этом не перекрывать тень сердца, в отличии от лимфомы [1].
В целом, атипичные проявления увеличения лимфатических узлов чаще встречаются у пациентов старше 50 лет [3].
Кальцинация внутригрудных лимфатических узлов встречается в 20% случаев при течении заболевания более 10 лет. Паттерны кальцификации могут варьировать и включают точечные, аморфные кальцинаты или кальцинаты по типу яичной скорлупы (5%) [1,3].
Признаки поражения паренхимы варьируют, а степень проявлений зависит от стадии заболевания [1-3]:
- ретикулонодулярный паттерн
- наиболее частый: 75-90% случаев во II - III стадии
- в средних и верхних отделах легких
- двусторонний, симметричный
- узелковый паттерн может преобладать и формировать картину милиарной диссеминации (милиарный саркоидоз)
- инфильтраты (альвеолярный саркоидоз)
- слабоотграниченные с локализацией по периферии:
- чаще у пациентов старше 50 лет
- редко единичные
- слабоотграниченные с локализацией по периферии:
- признак "галактики" (саркоидная галактика) [4]
- интерстициальное, а не интраальвеолярное поражение
- представляет собой скопление множества сливных слабоотграниченных узелков
- периферические кавитации: полостная форма легочного саркоидоза [3]
- встречается редко
- чаще при некрозе гранулем
- требует исключение туберкулеза
- в конечной стадии - фиброз
- встречается приблизительно у 25% пациентов
- проявляется в виде грубых линейных теней с радиальным ходом от корней легких, направляющихся латерально в верхние и средние зоны легких
- приподнятые и развернутые корни
- нарушение нормального хода и архитектоники сосудов и междолевых щелей
- тракционные бронхоэктазы
- плевральный выпот
- небольших или средних размеров
- разрешается через 2-3 месяца [3]
В 25-30% случаев рентгенологические изменения неспецифичны или атипичные. У 5-10% пациентов рентгенография грудной клетки без патологических изменений несмотря на наличие гранулем гистологически.
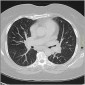
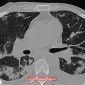
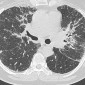
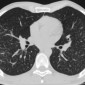
Компьютерная томография
Изменения паренхимы при КТ включают:
- неоднотипное узелковое перилимфатическое утолщение интерстиция в верхних и средних отделах легких
- центральный интерстиций: бронховаскулярные пучки, центрилобулярные узелки
- периферический интерстиций: междольковые перегородки, субплевральные отделы легких, междолевые щели
- небольшие узелки могут быть преобладающим проявлением и напоминать милиарный паттерн
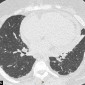
- узелки или крупные зоны сниженной воздушности размерами от 1 до 4 см
- сливные и состоящие из мелких узелков и по этому имеющие неровные границы
- встречаются у 15-25% пациентов
- могут напоминать консолидацию
- часто имеется воздушная бронхограмма
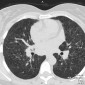
- снижение воздушности по типу матового стекла
- пердставляет собой распространенные интерстициальные саркоидные гранулемы размерами меньше, чем имеющаяся разрешающая способность ВРКТ сканера
- фиброз легких
- представляет IV стадию болезни
- три основных паттерна описываются в соответствии с изменениями дыхательных тестов:
- нарушение архитектоники бронхов с бронхоэктазами и воздушными ловушками
- сотовое легкое на периферии:
- обычно слабо выраженно и присутствует только в случае выраженного фиброза
- субплеврально
- в основном в средних и верхних отделах легких
- преобладание в нижних долях, напоминающее ОИП, встречается редко
- диффузный линейный фиброзный паттерн на фоне более выраженных растройств дыхательной функции
- обычно с лучистым ходом от ворот легких во всех направлениях
- паттерны деформации легочной архитектуры могут быть смешанными:
- тракционные бронхоэктазы
- компенсаторная гипервентиляция нижних долей
- смещение корней легких кпереди и кнаружи
- смещение верхнедолевого бронха кзади, указывающее на уменьшение объем зандних сегментов верхней доли
- легочные кисты
- прилежат к зонам выраженного фиброза и вероянто за счет компенсатроной эмфиземы
- воздушные ловушки на вдохе
- в виде пятнистых зон на уровне вторичных легочных долек
- воздушные ловушки предположительно вторичны к бронхиальной обструкции за счет подслизистых гранулем
- более выражены у курильщиков
Литература
Mark Thurston, Vinod G Maller et al. Sarcoidosis (thoracic manifestations). radiopaedia.org