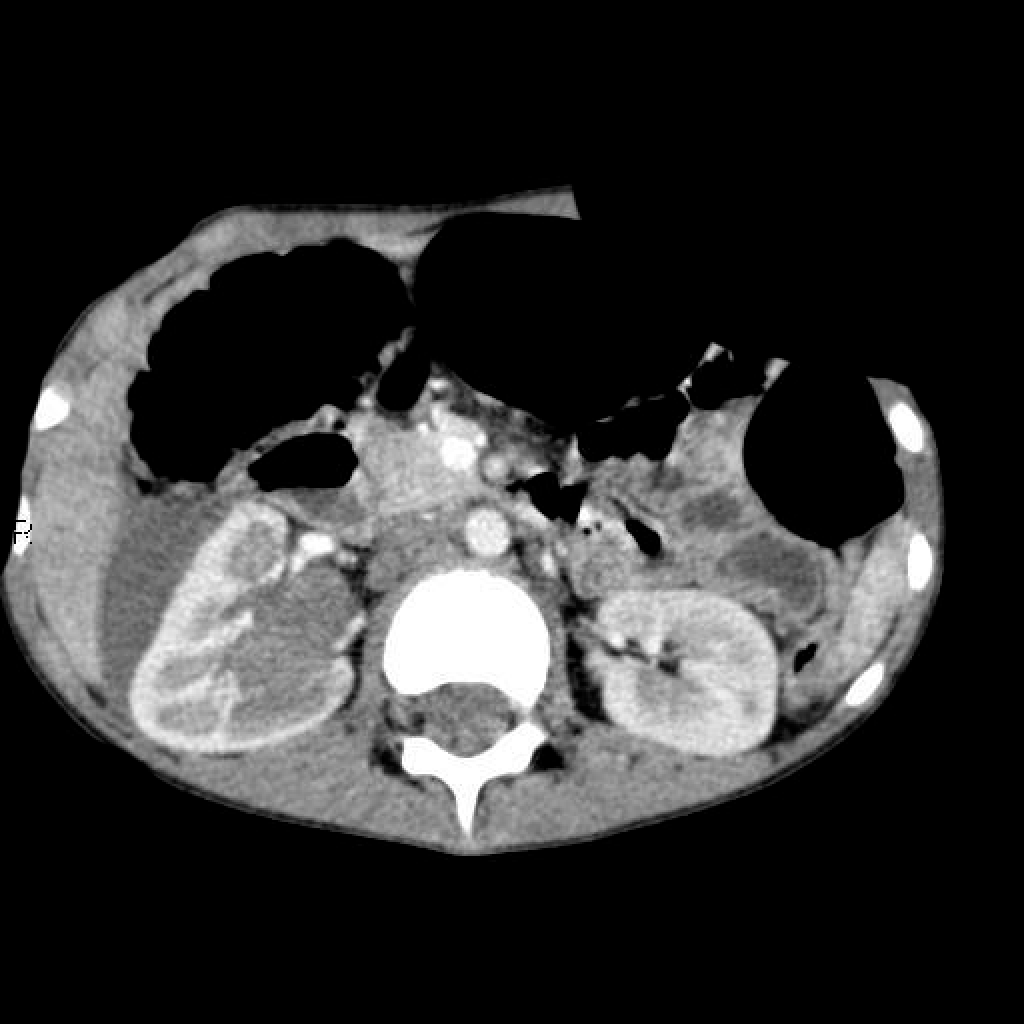
Нефробласто́ма (опухоль Вильмса) — злокачественная опухоль почки встречающаяся преимущественно у детей до 4 лет.
Эпидемиология
Опухоль Вильмса наиболее часто встречающаяся в педиатрической практике опухоль почки, составляющая более 85% всех случаев опухолей почек у детей [1,3] и 6% раков детского возраста [2]. Обычно возникает в раннем детском возрасте (1-11 лет) с пиком выявляемости от 3 до 4 лет. Приблизительно 80% опухолей выявляется до достижения ребенком 5-и летнего возраста. Гендерная предрасположенность отсутствует, однако выявляемость происходит несколько позже у девочек [2]. В подавляющем большинстве, поражение одностороннее, менее чем в 5% случаев - двустороннее.
Клиническая картина
Клинически нефробластома обычно представляет собой безболезненное образование в верхнем квадранте живота. Гематурия встречается в ~20% случаев [2], болевой синдром не характерен. При физикальном обследовании у 25% пациентов выявляется повышенное артериальное давление за счет чрезмерной продукции ренина [1], приобретенная болезнь Виллебранда встречается в 8% случаев [2]. Большинство родителей приводят ребенка к врачу, обнаружив у него пальпируемое опухолевидное образование в животе или увеличение объема живота (83%). Другие жалобы включают в себя лихорадку (23%).
Факторы риска
• нефробластоматоз
Диагностика
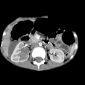
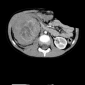
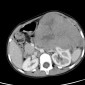
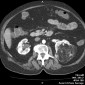
Опухоль Вильмса обычно представляет собой крупное гетерогенное солидное объемное образование, оттесняющее прилежащие структуры. Иногда нефробластома бывает преимущественно кистозной.
Метастазирование чаще всего происходит в легкие (85% случаев), печень и регионарные лимфатические узлы [1]. Подобно почечно-клеточному раку, опухолевый тромбоз почечных вен, нижней полой вены и правого предсердия являются признаками запущенного заболевания.
Рентгенография
Обзорная рентгенография брюшной полости позволяет визуализировать мягкотканное образование смещающее петли кишечника. Но надо понимать, что это имеет значение только в виде случайной находки, а рентгенография никогда не должна использоваться в виде модальности выбора для диагностики опухолей брюшной полости и забрюшинного пространства, исключением может служить только полное отсутствие других модальностей.
Ультразвуковое исследование
УЗИ практически в любой ситуации является первичной модальностью выбора. Ультразвуковое исследование помогает локализовать опухоль почки, а также исключить другие неопухолевые заболевания почек (напр. гидронефроз). Хотя большинство отличительных черт выявляемых при КТ/МРТ можно выявить и при УЗИ, КТ или МРТ требуются для адекватного стадирования болезни и входит в протокол стадирования в США и Европе [4]. Доплеровское сканирование позволяется оценить наличие опухолевых тромбов в нижней полой вене.
Компьютерная томография
Нефробластома представляет собой образование с гетерогенной мягкотканной плотностью, иногда (~15%) содержащее кальцинаты [5] и включения жировой плотности. Контрастное усиление как правило пятнистое, и позволяет лучше визуализировать границы образования относительно невовлеченной паренхимы почки. В 20% случаев на момент установки диагноза имеется метастатическое поражение легких.
Магнитно-резонансная томография
При доступности МРТ, данная модальность является модальностью выбора для стадирования в виду отсутствия ионизирующего излучения. Кроме того МРТ позволяет наиболее адекватно оценить степень вовлечения внутренней полой вены [1]. Опухоль Вильмса гетерогенная на всех видах последовательностей и часто содержит продукты распада гемоглобина.
- T1: гипоинтенсивный сигнал
- T1 с парамагнетиками (гадолиний): гетерогенное усиление
- T2: гиперинтенсивный сигнал
Сцинтиграфия / ПЭТ
Сцинтиграфия не является рутинной методикой, так как опухоль поздно метастазирует в кости скелета. ПЭТ-КТ с фтордезоксиглюкозой используется для дифференцировки рубцовых изменений и активности в остаточной опухолевой ткани.
Стадирование
Смотрите Вильмса опухоль - стадирование.
Лечение и прогноз
Односторонняя опухоль Вильмса, как правило лечится комбинировано путем нефрэктомии и химиотерапии. Иногда химиотерапия назначается до иссечения, для понижения стадии опухоли [1]. Лучевая терапия имеет ограниченное значение, но может использоваться в случаях брюшинного распространения или неполной резекции [1]. При использовании современных методов лечения, излечение возможно в ~90% случаев. Рецидивирование встречается как в ложе опухоли так и в отдаленных областях (напр. легких или печени) [1-2].
Происхождение термина
В 1899 году Вильмс в своей монографии дал обзор литературы по опухолям почек у детей. С этого времени эти новообразования стали известны как опухоли Вильмса. Многие годы эта бластома служила моделью по изучению проблем детской онкологии в целом.
Дифференциальный диагноз
- нейробластома надпочечника: читайте Дифференциальная диагностика нейробластомы и опухоли Вильмса
- мультилокулярная кистозная нефрома: проявления схожи с кистозной формой опухоли Вильмса [1]
- мелкоклеточная саркома: в целом, не может быть отдифференцирована от опухоли Вильмса при визуализации, но может раньше метастазировать в кости скелета, куда опухоль Вильмса метастазирует редко
- почечная рабдоидная опухоль: в целом, не может быть отдифференцирована от опухоли Вильмса при визуализации, но рабдоидная опухоль чаще сочетается с опухолями головного мозга, особенно в задней черепной ямке
- абсцесс почки
- ангиомиолипома
- детский почечно-клеточный рак (ПКР): чрезвычайно редко в педиатрической практике (опухоль Вильмса встречается в 30 раз чаще [3]). Чаще встречается на втором десятилетии жизни [5].
Перевод от 14 февраля 2018 [6].
Литература
- Guermazi A. Imaging of kidney cancer. Springer Verlag. (2006) ISBN:3540211292
- Graham SD, Keane TE. Glenn's Urologic Surgery. Lippincott Williams & Wilkins. (2009) ISBN:0781791413.
- Lowe LH, Isuani BH, Heller RM, Stein SM, Johnson JE, Navarro OM, Hernanz-Schulman M. Pediatric renal masses: Wilms tumor and beyond. (2000) Radiographics : a review publication of the Radiological Society of North America, Inc. 20 (6): 1585-603. doi:10.1148/radiographics.20.6.g00nv051585 - Pubmed
- McDonald K, Duffy P, Chowdhury T, McHugh K. Added value of abdominal cross-sectional imaging (CT or MRI) in staging of Wilms' tumours. (2013) Clinical radiology. 68 (1): 16-20. doi:10.1016/j.crad.2012.05.006 - Pubmed
- Chung EM, Graeber AR, Conran RM. Renal Tumors of Childhood: Radiologic-Pathologic Correlation Part 1. The 1st Decade: From the Radiologic Pathology Archives. (2016) Radiographics : a review publication of the Radiological Society of North America, Inc. 36 (2): 499-522. doi:10.1148/rg.2016150230 - Pubmed
- Frank Gaillard et al. Wilms tumour. radiopaedia.org