Хроническая сердечная недостаточность - результат снижения сердечного выброса при сердечной недостаточности в сочетании с повышением периферического сосудистого сопротивления или избыточной задержке жидкости.
- Левожелудочковая сердечная недостаточность является наиболее частой причиной снижения сердечного выброса и повышения легочного или системного венозного давления. В легких левожелудочковая недостаточность проявляется расширением легочных сосудов, что приводит к перераспределению жидкости из сосудистого русла в интерстиций, плевральную полость и, наконец, в альвеолы, вызывая отек легких.
- Правожелудочковая сердечная недостаточность обычно развивается или в результате хронической левожелудочкой недостаточности, или в результате патологии легких ведущей к повышению системного венозного давления, приводящего к отеку тканей и асциту.
Классификация рентгенологических симптомов перераспределения легочного кровотока при левожелудочковой недостаточности
I стадия: перераспределение кровотока
Сосуды кровоснабжающие верхние доли легких в норме имеют меньший диаметр, чем сосуды средней и нижних долей. Также, сосудистое русло легких имеет значительную резервную емкость. Таким образом изменение кровотока приводит к наполнению ранее не функционировавших сосудов, а так же вызывает расширение уже функционировавших сосудов. Вначале это приводит к выравниванию тока между верхними и нижними долями легких, а затем - перераспределению из нижних долей в верхние.
Термин перераспределение кровотока при 1 стадии применим только к рентгенограммам грудной клетки выполненным стоя в прямой проекции при полном вдохе. В рутинной клинической практике часть рентгенограмм выполняется сидя, при таких исследованиях гравитационная разница между верхушками и основаниями легких будет значительно ниже; при исследовании в положении лежа происходит выравнивание кровотока между верхушками и основаниями легких, что формирует ложно-положительное перераспределение кровотока.
II стадия: интерстициальный отек
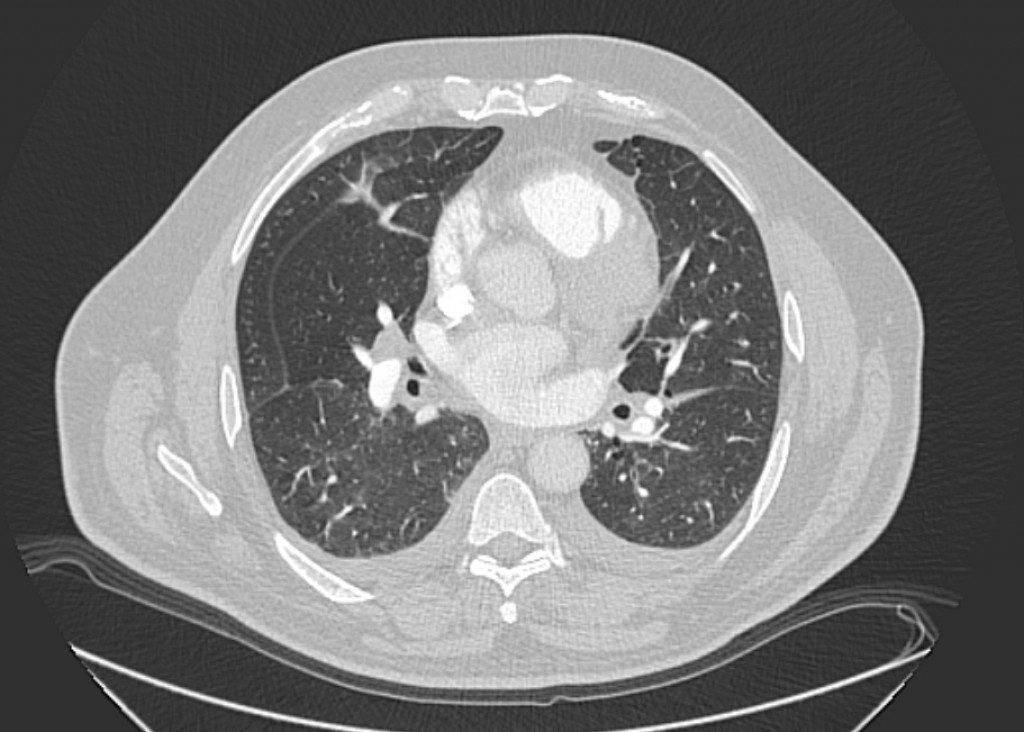
II стадия застойной сердечной недостаточности характеризуется отеком внутридолькового и перибронхиального интерстиция, формируемым за счет повышения давления в капиллярах. При рентгенографии отек внутридольковых перегородок визуализируются в виде линий Керли B (Б), называемых так же септальными линиями, представляющими собой тонкие горизонтальные линейные затемнения протяженностью 1-2 см, имеющие перпендикулярный по отношению к плевре ход, лучше визуализируемые в периферических отделах вблизи реберно-диафрагмальных углов.
Отек перибронхиального интерстиция проявляется утолщением бронхиальных стенок (перибронхиальные муфты) и потерей четкости прикорневого легочного рисунка (снижение прозрачности легких в прекорневых отделах).
При компьютерной томографии интерстициальный отек визуализируется в виде утолщение септальных линий, нежного матового стекла (разница между интактной легочной тканью и зоной отека составляет около 100-150 ед. Х.), двустороннего плеврального выпота.
При наличии злокачественного новообразования на первое место в дифференциальном ряду выступает не отек, а лимфогенный карценоматоз.
Матовое стекло - первые проявления альвеолярного отека, которые предшествуют консолидации.
III стадия: альвеолярный отек
Данная стадия характеризуется продолжительным выходом жидкости в интерстиций в количестве, которое лимфатическая дренажная система неспособна компенсировать. Это приводит к заполнению жидкостью альвеол (альвеолярный отек) и выходом жидкости в плевральную полость (плевральный выпот). Распределение альвеолярного отека определяется силами гравитации в зависимости от того находится пациент в горизонтальном или лежачем положении (на правом или на левом боку) и наличием сопутствующей обструктивной болезни легких, так как жидкость выходит в интактные зоны.
Распределение альвеолярного отека при компьютерной томографии так же подчиняется законам гравитации, что проявляется формированием зон матового стекла в наиболее низко расположенных отделах каждой отдельной доли легкого. Это характерно только для транссудата при хронической сердечной недостаточности и отличает его от консолидации вызванной эксудацией при инфекционном процессе или кровоизлиянием при ОРДС.
Бронхо-Артериальное соотношение
Является вспомогательным критерием позволяющим оценить наличие или отсутствие перераспределения кровотока. В норме артерии верхних долей имеют меньший диаметр по отношению к сопутствующем бронхам, в соотношении 0,83. На уровне корней легких диаметры почти равные, а соотношение составляет 1. В нижних долях артерии крупнее бронхов и соотношение составляет 1,35. Перераспределение кровотока приводит к увеличению соотношений в верхних долях и на уровне ворот легких. Данные изменения лучше всего визуализируются в области корней легких.
Кардиоторакальный индекс
Кардиоторакальный индекс - это отношение поперечника тени сердца измеряемого в наиболее отдаленных точках правого и левого контуров сердца к внутреннему поперечнику грудной клетки измеряемому над куполами диафрагмы при прямой рентгенографии.
Увеличение сердечной тени почти всегда указывает на кардиомегалию, и лишь в редких случаях на перикардиальный выпот. При этом увеличением сердечной тени считается увеличение кардиоторакального индекса > 50%. КТИ > 50% в отношении хронической сердечной недостаточности имеет чувствительность 50% и специфичность 75-80%. Что бы данные проявления стали заметны при рентгенографии необходимо увеличение объема левого желудочка не менее чем на 66%.
Плевральный выпот
Плевральный выпот при хронической сердечной недостаточности двусторонний в 70% случаев. При односторонней локализации, несколько чаще визуализируется справа. При прямой рентгенографии в положении стоя необходимо наличие не менее 175 мл жидкости что бы она стала заметна в виде мениска в реберно-диафрагмальном углу.
При боковой рентгенографии визуализируется выпот объемом > 75 мл. При исследовании в положении лежа на спине визуализируются выпоты объемом более 500 мл.
Даже при достаточном объеме плеврального выпота при исследовании в положении стоя, он не всегда визуализируется в виде мениска в реберно-диафрагмальном углу. Иногда жидкость располагается по контуру диафрагмы, что затрудняет ее распознавание. Полезным подспорьем в данном случае может является определение локализации газового пузыря желудка. В норме он локализуется под или в непосредственной близости к куполу диафрагмы. Увеличение расстояния между основанием легкого и газовым пузырем желудка может косвенно указывать на наличие плеврального выпота.
Ширина сосудистого пучка
Правой границей сосудистого пучка является наружная стенка верхней полой вены, левой границей - наружная граница левой подключичной артерии в месте ее отхождения от дуги аорты [7]. Ширина сосудистого пучка является индикатором сосудистого объема. В норме в более чем в 90% ширина сосудистого пучка менее 60 мм. Сосудистый пучок шире 85 мм в 80% случаев указывает на патологический процесс. Увеличение диаметра на 5 мм соответствует увеличению объема циркулирующей жидкости на 1 литр. Увеличение ширины сосудистого пучка сочетается с увеличением ширины вены azygos. Среди трех основных видов отека легких: кардиогенного, и некардиогенного за счет перегрузки жидкости и повышения проницаемости капилляров (ОРДС)[7]:
- нормальная ширина сосудистого пучка: встречается при острой сердечной недостаточности и повышении проницаемости капилляров.
- широкий сосудистый пучок: в большинстве случаев указывает на задержку жидкости / почечную недостаточность или хроническую сердечную недостаточность.
- сужение сосудистого пучка: в большинстве случаев соответствует повышению проницаемости капилляров.
Синонимы
-
кардиогенный отек легких
-
застой по малому кругу
-
застойная сердечная недостаточность
-
венозный застой
Литература
- Simone Cremers, Jennifer Bradshaw and Freek Herfkens. Chest X-Ray - Heart Failure. www.radiologyassistant.nl
- Heart Failure (HF) (Congestive Heart Failure) in Merck manual
- Ravin CE. Radiographic analysis of pulmonary vascular distribution: a review. Bulletin of the New York Academy of Medicine. 59 (8): 728-43. Pubmed
- Pulmonary artery-bronchus ratios in patients with normal lungs, pulmonary vascular plethora, and congestive heart failure. by J H Woodring April 1991 Radiology, 179, 115-122.
- American College of Radiology ACR Appropriateness Criteria: Congestive Heart Failure
- Milne EN, Pistolesi M, Miniati M, Giuntini C. The radiologic distinction of cardiogenic and noncardiogenic edema. AJR. American journal of roentgenology. 144 (5): 879-94. doi:10.2214/ajr.144.5.879 - Pubmed
- The vascular pedicle of the heart and the vena azygos. Part II: Acquired heart disease. by M Pistolesi, E N Milne, M Miniati and C Giuntini July 1984 Radiology, 152, 9-17.
- Pulmonary hypertension secondary to left-sided heart disease: a cause for ventilation-perfusion mismatch mimicking pulmonary embolism. by Au VW, Jones DN, Slavotinek JP. British Journal of Radiology. 2001 Jan; 74(877) 86-88.
- The pulmonary vessels in incipient left ventricular decompensation by M. Simon Circulation 1961; 24:185-190
- Pulmonary vascular congestion in acute myocardial infarction: Hemodynamic and radiologic correlation by McHugh, T. J., Forrester, J. S., Adler, L., et al. Ann. Intern. Med., 1972; 76:29-33
- Radiological detection of clinically occult cardiac failure following myocardial infarction Harrison M.O., Conte P.J., Heitzman E.R. Br J Radiol. 1971; 44:265-272
- Absolute lungdensity in experimental canine pulmonary edema by Gamsu G,Kaufman K ,Swann S ,Brito A. Invest Radiol 1979 ; 14: 261-269
- Aging and the respiratory system Bonomo L., et al. Radiologic Clinics of North America, vol. 46, nr 4, July 2008: 685-702