Рекомендации Флейшнеровского общества по случайно найденным легочным узелкам вне скрининга рака легкого 2017
Легочные узелки являются частой случайной находкой при компьютерной томографии грудной клетки. Основная роль радиолога заключается в разграничении доброкачественных и потенциально злокачественных изменений, определения периодичности динамического наблюдения или выбора дополнительных инвазивных методик дообследования.
Введение
Легочные узелки разделяются на солидные и субсолидные, которые в свою очередь могут подразделятся на частично солидные и узелки по типу матового стекла.
- Субсолидный узелок - это легочный узелок, с как минимум частичными чертами матового стекла.
- Матовое стекло - снижение воздушности легочной ткани, более высокой плотности чем окружающая паренхима, без изменения прилежащих брохноваскулярных структур
Рекомендации Флейшнеровского (Fleischner) сообщества 2017
В 2017 году Флейшнеровское сообщество опубликовало свои обновленные рекомендации [1]. Они заменяют рекомендации 2005 года по тактике ведения солидных узелков [2] и рекомендации 2013 года по ведению субсолидных узелков [3]. Данные новые рекомендации должны уменьшить число ненужных контрольных обследований и обеспечить более четкие и понятные критерии принятия решений в выборе тактики. Согласно обновленным критериям морфологическая оценка характеристики узелков должна выполнятся по тонкосрезным КТ изображениям с шагом ≤1.5 мм, поскольку маленькие солидные узелки могут визуализироваться как узелки по типу матового стекла при более толстых срезах за счет частичного объемного эффекта.
Солидные узелки
Солидные легочные узелки могут иметь различную этиологию и представляют собой:
- доброкачественные гранулемы
- локальный рубец
- внутрилегочные лимфатические узелки
- первичное злокачественное новообразование
- метастатическое поражение.
Перифиссуральные узелки выделены в отдельную сущность, поскольку обычно являются внутрилегочными лимфатическими узлами, доброкачественными по своей природе и не требующими динамического наблюдения (более подробнее далее).
Критерии и тактика
- Размеры менее 6 мм (<100 mm3)
- Единичный
- Низкий риск - не требует динамического наблюдения
- Высокий риск - на выбор, контрольное исследование через 12 месяцев
- Множественные
- Низкий риск - не требуют динамического наблюдения
- Высокий риск - на выбор, контрольное исследование через 12 месяцев
- Единичный
- Размеры 6-8 мм (100-250 mm3)
- Единичный
- Низкий риск - КТ-контроль через 6-12 месяцев, при необходимости, следующее КТ исследование через 18-24 месяцев
- Высокий риск - КТ-контроль через 6-12 месяцев, и 18-24 мес
- Множественные
- Низкий риск - КТ-контроль через 3-6 месяцев, при необходимости, следующее КТ исследование через 18-24 месяцев
- Высокий риск - КТ-контроль через 3-6 месяцев, и 18-24 мес
- Единичный
Субсолидные узелки
Большинство субсолидных узелков представляют собой временные изменения в ответ на инфекцию или кровоизлияние. Однако длительно сохраняющиеся частично солидные узелки часто являются патологическими проявлениями аденокарциномы.
Не существует надежных критериев дифференциальной диагностики только средствами лучевых исследований, хотя последние исследования позволяют предположить, что большие размеры и наличие солидного компонента сочетается с более инвазивным характером роста.
По сравнению с солидными, персистирующие субсолидные узелки характеризуются более медленными темпами роста, но имеют более высокий риск оказаться злокачественноственным новообразованием. В исследованиях Henschke et al., частично солидные узелки имели злокачественную природу в 63%, в то время как узелки по типу матового стекла - в 18%, а солидные узелки - в 7% [4].
Субсолидные узелки, являющиеся проявлениями аденокарциномы легких, ранее названывались бронхо-альвеолярной карциномой (БАР). Данный термин в настоящее время изъят из классификаций и больше не используется. Современная классификация аденокарциномы, предложенная в 2011 году и используемая на момент написания статьи (июль 2017), выделяет следующие типы:
- аденокарценома in situ
- минимально инвазивная аденокарцинома
- инвазивная аденокарцинома
Как упоминалось выше, переходящие субсолидные узелки обычно представляют собой реактивные инфекционные изменения или альвеолярное кровоизлияние. Разграничить персистирующий узелок от переходящего позволяет только контрольное КТ исследование. В предыдущей версии рекомендаций контрольное исследование назначалось через 3 месяца, в настоящих рекомендациях этот период увеличен до 12 месяцев, поскольку субсолидные узелки имеют более медленную скорость роста. Период динамического наблюдения для персистирующего субсолидного узелка увеличен до 5 лет.
Критерии и тактика
- Субсолидный узелок по типу матового стекла
- Размеры менее 6 мм
- не требует динамического наблюдения
- Размеры более 6 мм
- Контрольное КТ исследование через 6-12 месяцев, что бы подтвердить персистирующий характер узелка, последующие контрольные исследования в 3 и 5 лет.
- Размеры менее 6 мм
- Частично солидный узелок
- Размеры менее 6 мм
- не требует динамического наблюдения
- Размеры более 6 мм
- Контрольное КТ исследование через 3-6 месяцев, что бы подтвердить персистирующий характер узелка, затем ежегодно до 5 лет.
- Размеры менее 6 мм
- Множественные узелки по типу матового стекла
- Размеры менее 6 мм
- КТ исследование через 3-6 месяцев, при отсутствии динамики через 2 и 4 года
- Размеры более 6 мм
- КТ исследование через 3-6 месяцев, с последующим выбором наиболее подозрительного узелка и выбором тактики ведения исходя из его морфологии
- Размеры менее 6 мм
Факторы риска
Предыдущая редкация рекомендаций выделяла только группы высокого и низгого риска на основе анамнеза заядлого курения, наличия семейного анамнеза рака легкого и риска экспозиции асбеста, радона или урана.
Текущие факторы:
- заядлое курение
- экспозиции асбеста, радона или урана
- семейный анаменез рака легкого
- пожилой возраст
- пол (М>Ж)
- звездчатый спикулообразный контур
- локализация в верхних долях
- множественность (<5 узелков повышает риск злокачественности)
- эмфизема или легочный фиброз
Данные критерии распределены по группам:
- низкая вероятность злокачественности (<5%)
- молодой возраст
- умеренное курение
- отсутствие семейного анаменеза рака легкого
- маленькие размеры узелка
- ровные контуры узелка
- локализация не в верхней доле
- умеренная вероятность злокачественности (5-65%)
- сочетание критериев из группы низкой и группы высокой вероятности злокачественности
- высокая вероятность злокачественности (>65%)
- пожилой возраст
- заядлое курение
- наличие рака в анаменезе
- крупные размеры
- неровные контуры
- локализация в верхней доле
Примечания
Вероятность рака при случайно обнаруженном узелке в нижней доле у пациента среднего возраста и при узелке в верхней доле у злостного курильщика различна. Рекомендации Флейшнеровского сообщества не применяются к пациентам моложе 35 лет, к лицам со сниженным иммунитетом или к пациентам с известным онкозаболеванием [1].
Измерение
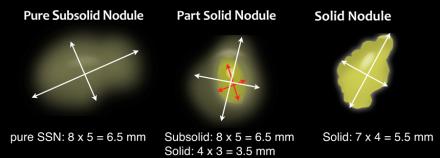
При измерении легочных узелков следует получить среднее арифметическое значение диаметров в перпендикулярных плоскостях [2]. У частично солидных узелков таким способом должны быть измерены как солидный, так и частично солидный компонент. При таком подходе средний размер будет меньше у вытянутых образований.
При частично солидных узелках это, возможно, имеет и меньшее значение, поскольку следует выделять образования меньше или больше 5 мм. У солидных узелков это имеет наибольшее значение, поскольку дальнейшая тактика будет зависеть от полученных размеров.
Например, дальнейшая тактика для солидного узелка размером 7 мм, отличается от тактики для узелка размером 5,5 мм (см. рисунок).
Характер узелков лучше выявляется на тонкосрезных неусиленных сканах, поскольку мелкий солидный узелок на толстых срезах может выглядеть как узелок по типу "матового стекла".
Узелки по ходу плевры
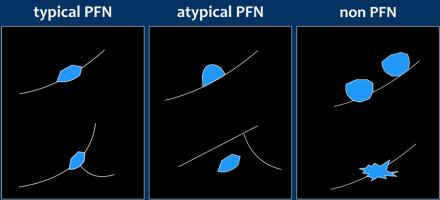
Узелки по ходу плевры выделяют как доброкачественные изменения.
Хотя текущие рекомендации Fleischner сообщества не выделяют отдельно уплотнения или узелки по ходу плевры (PFO или PFN), хорошо известно, что они являются доброкачественными измененениями. Типичные узелки по ходу плевры прикрепляются к плевре, однородные и солидные, с гладкими краями. Форма их овальная, вытянутая или трехгранная (см. рисунок).
Узелки, соответствующие этим признакам, не нуждаются в динамическом наблюдении и, вероятно, являются внутрилегочными лимфатическими узлами.
В исследовании de Hoop ни один из 919 обнаруженных типичных и атипичных узелков не малигнизировался при динамическом наблюдении в течении 5,5 лет [4].
Таким образом, динамическое наблюдение узелков по ходу плевры показано только если также имеются образования, не являющиеся узелками по ходу плевры. Типичные и атипичные узелки в иных случаях следует оставить в покое.
Типичные узелки могут давать значительные темпы роста, сопоставимые с темпами роста злокачественных узелков. Однако, это не признак малигнизации, а простое следствие их лимфатического происхождения.
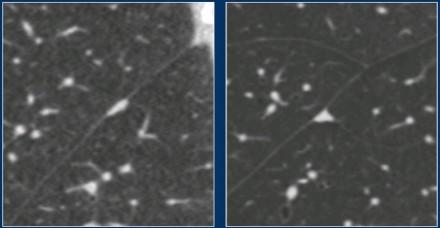
Типичные узелки по ходу плевры. Изображение Ref [4].
Представлено два примера типичных узелков по ходу плевры.
Динамическое наблюдение не требуется.
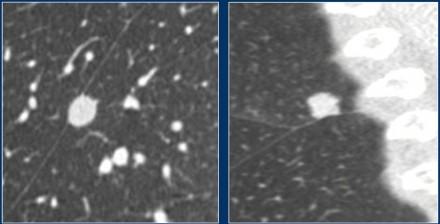
Образования не являющиеся узелками по ходу плевры любезно предоставленные авторам M. Prokop.
На изображениях показаны образования, не соответствующие критериям узелков по ходу плевры.
Эти образования верифицированы как метастаз гепатоцеллюлярной карциномы (слева) и аденокарциномой (справа).
перевод статьи Onno Mets and Robin Smithuis на Radiology Assistant, the Academical Medical Centre, Amsterdam and the Rijnland Hospital, Leiderdorp, the Netherlands
Смотрите так же:
Литература
- MacMahon H, Naidich DP, Goo JM, Lee KS, Leung ANC, Mayo JR, Mehta AC, Ohno Y, Powell CA, Prokop M, Rubin GD, Schaefer-Prokop CM, Travis WD, Van Schil PE, Bankier AA. Guidelines for Management of Incidental Pulmonary Nodules Detected on CT Images: From the Fleischner Society 2017. Radiology. 284 (1): 228-243. doi:10.1148/radiol.2017161659 - Pubmed
- MacMahon H, Austin JH, Gamsu G, Herold CJ, Jett JR, Naidich DP, Patz EF, Swensen SJ. Guidelines for management of small pulmonary nodules detected on CT scans: a statement from the Fleischner Society. Radiology. 237 (2): 395-400. doi:10.1148/radiol.2372041887 - Pubmed
- Naidich DP, Bankier AA, MacMahon H, Schaefer-Prokop CM, Pistolesi M, Goo JM, Macchiarini P, Crapo JD, Herold CJ, Austin JH, Travis WD. Recommendations for the management of subsolid pulmonary nodules detected at CT: a statement from the Fleischner Society. Radiology. 266 (1): 304-17. doi:10.1148/radiol.12120628 - Pubmed
- Henschke CI, Yankelevitz DF, Mirtcheva R, McGuinness G, McCauley D, Miettinen OS. CT screening for lung cancer: frequency and significance of part-solid and nonsolid nodules. AJR. American journal of roentgenology. 178 (5): 1053-7. doi:10.2214/ajr.178.5.1781053 - Pubmed
- de Hoop B, van Ginneken B, Gietema H, Prokop M. Pulmonary perifissural nodules on CT scans: rapid growth is not a predictor of malignancy. Radiology. 265 (2): 611-6. doi:10.1148/radiol.12112351 - Pubmed
- Perifissural nodules seen ar CT screening for lung cancer by Ahn et al. Radiology (2010) 254(3):949-956
- Incidental perifissural nodules on routine chest computed tomography: lung cancer or not? by Mets et al.
- Gould MK, Donington J, Lynch WR, Mazzone PJ, Midthun DE, Naidich DP, Wiener RS. Evaluation of individuals with pulmonary nodules: when is it lung cancer? Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 143 (5 Suppl): e93S-e120S. doi:10.1378/chest.12-2351 - Pubmed