Новообразования тонкой кишки относятся к редко встречающимся заболеваниям желудочно-кишечного тракта с частотой встречаемости 3-6%. Клинические проявления неспецифичны и включают анемию, желудочно-кишечное кровотечение, боли в животе или непроходимость кишечника. В этой статье мы остановимся на четырех наиболее распространенных злокачественных новообразованиях тонкой кишки:
- аденокарцинома
- лимфома
- карциноид
- GIST
Так же будет обсуждаться дифференциальная диагностика.
перевод статьи Small Bowel Tumors на Radiology Assistant. Авторы: Rinze Reinhard, Gerdien Kramer. Radiology department of the VU medical centre, Amsterdam, the Netherlands
Обзор
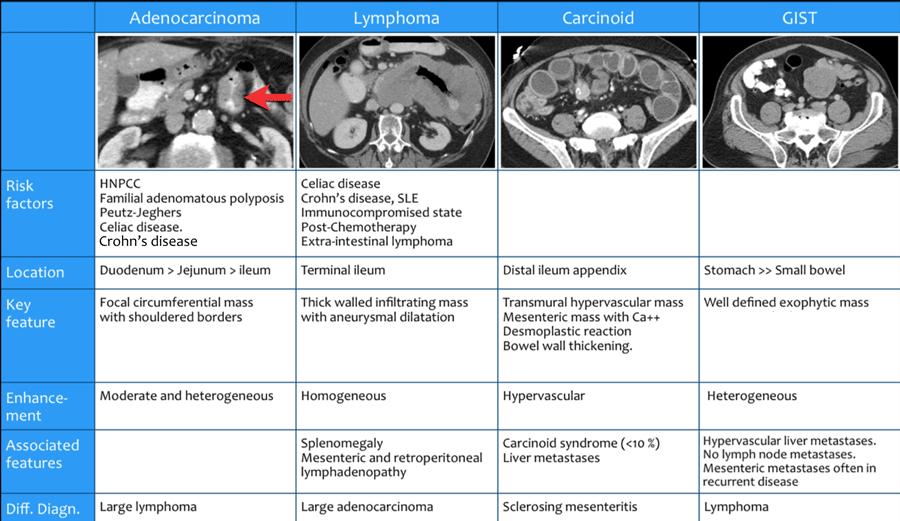
В таблице собраны признаки наиболее часто встречающихся новообразований тонкой кишки. Кликните на изображение, чтобы увеличить таблицу.
- наследственный не-полипозный рак толстой кишки (ННПРТК) или синдром Линча, заболевание с аутосомно-доминантным типом наследования с высоким риском развития новообразований желудочно-кишечного тракта;
- семейный аденоматозный полипоз толстой кишки, наследственное заболевание в основе которого лежит развитие множественных полипов толстой кишки;
- множественная эндокринная неоплазия I типа, синдро́м Ве́рмера, синдром, при котором развиваются множественные гормонально активные опухоли, в том числе и карциноид.
Аденокарцинома
Встречаемость аденокарциномы тонкой кишки среди всех новообразований тонкой кишки составляет до 25-40%.
Колоректальный рак по частоте является в 50 раз более распространенной патологией.
До 50% аденокарцином тонкой кишки локализуется в двенадцатиперстной кишке и большинство их находится эндоскопически.
Тощая кишка занимает второе место по локализации.
Факторы риска:
- наследственный не-полипозный рак толстой кишки (ННПРТК)
- семейный аденоматозный полипоз толстой кишки
- синдром Пейтца — Турена (Peutz-Jeghers)
- целиакия
- болезнь Крона - при болезни Крона рак часто встречается в подвздошной кишке
Типичная аденокарцинома характеризуется локальным одностороним или муфтообразным поражением с "подрытыми" краями и сужением просвета.
Менее часто аденокарцинома представляет собой внутрипросветную полиповидную опухоль, которая может вызывать кишечную непроходимость.
Часто встречается изъязвление.
Может быть внепросветная инфильтрация жировой клетчатки.
Аденокарциномы часто характеризуются умеренным контрастным усилением, в отличие от карциноида, обладающего выраженным усилением после введения контрастного вещества.
Часто встречаются метастазы в печень и брюшину.
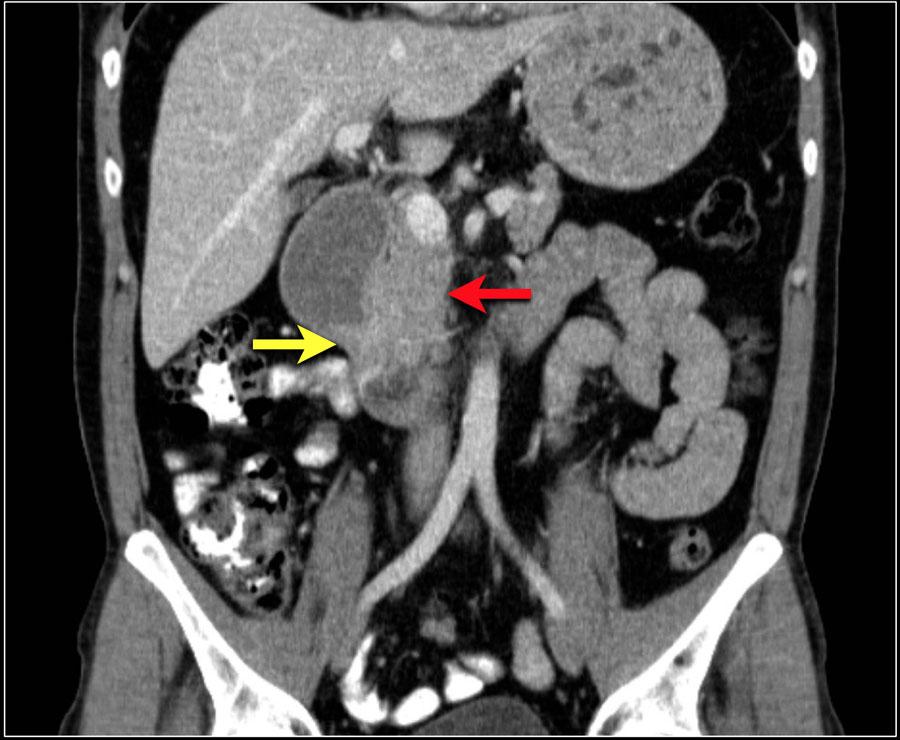
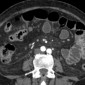
КТ исследование в коронарной реконструкции.
Полученные данные:
- стенотическое поражение двенадцатиперстной кишки в результате аденокарциномы двенадцатиперстной кишки (желтая стрелка).
- отсутствует четкая граница с головкой поджелудочной железы (красная стрелка).
- престенотическое расширение двенадцатиперстной кишки.
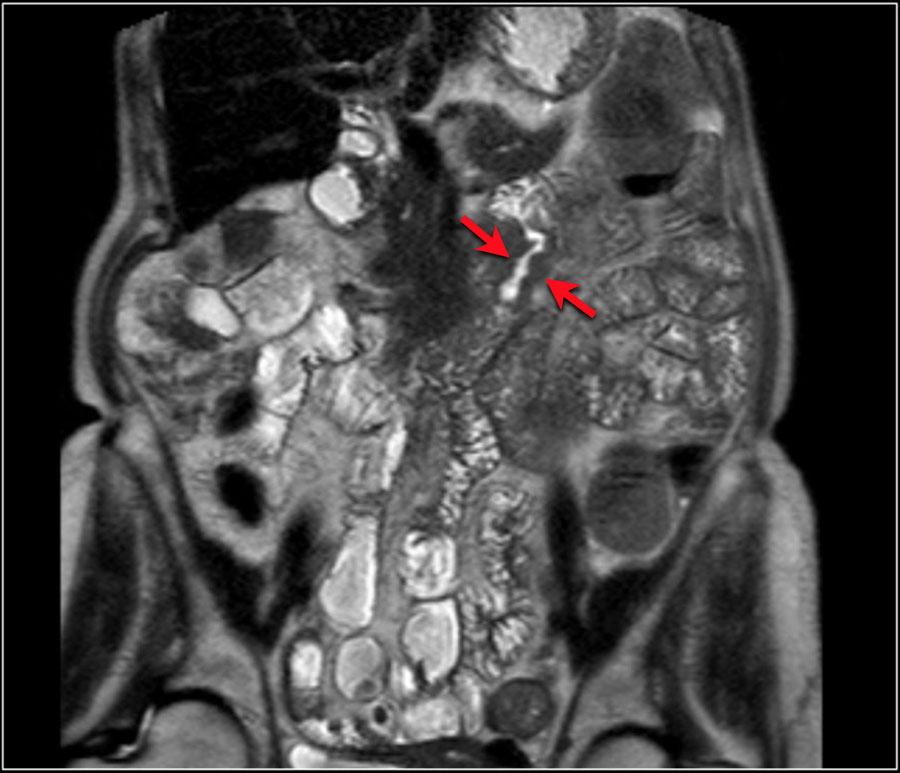
Здесь приведен пример аденокарциномы двенадцатиперстной кишки с неравномерным утолщением стенок дистальных отделов

На изображении циркулярная опухоль с подрытыми краями.
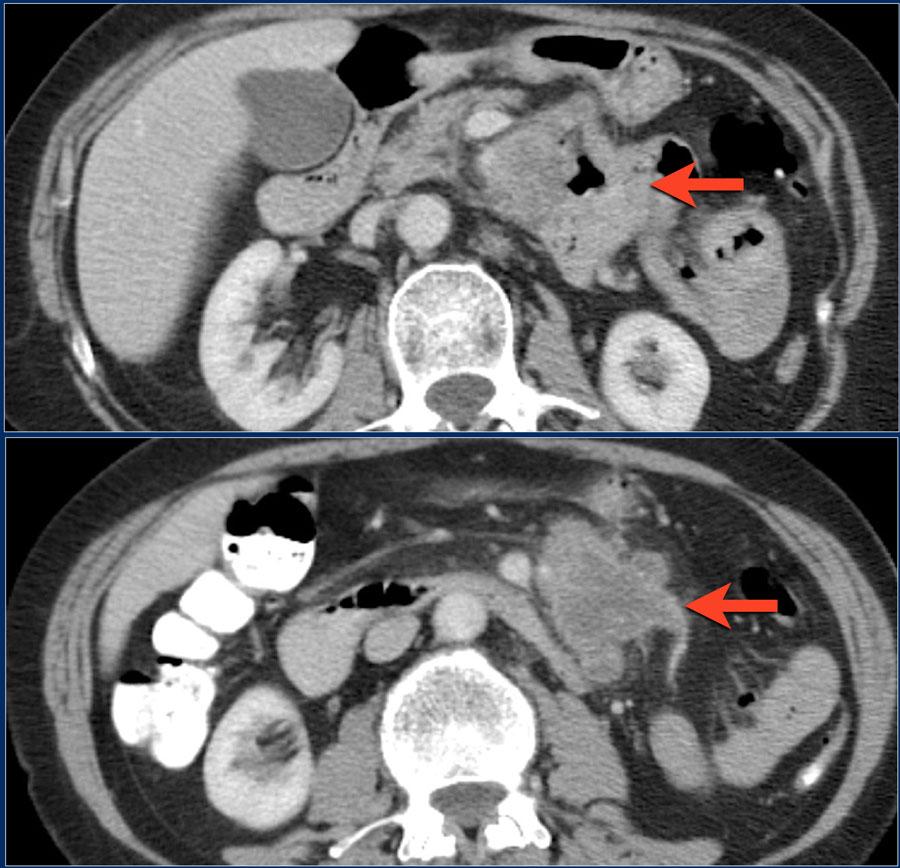
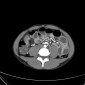
Крупная аденокарцинома может симулировать лимфому как в представленном случае.
На изображении показана неправильной формы опухоль в проксимальных отделах, тощей кишки.
Несмотря на крупные размеры при циркулярном росте, отсутствует обструкция просвета кишки.
В прилегающей брыжейке крупный конгломерат гиподенсивных малигнизированных лимфтических узлов с распадом (нижнее изображение).
В данном примере это аденокарцинома, но эти признаки могут соответствать лимфоме.
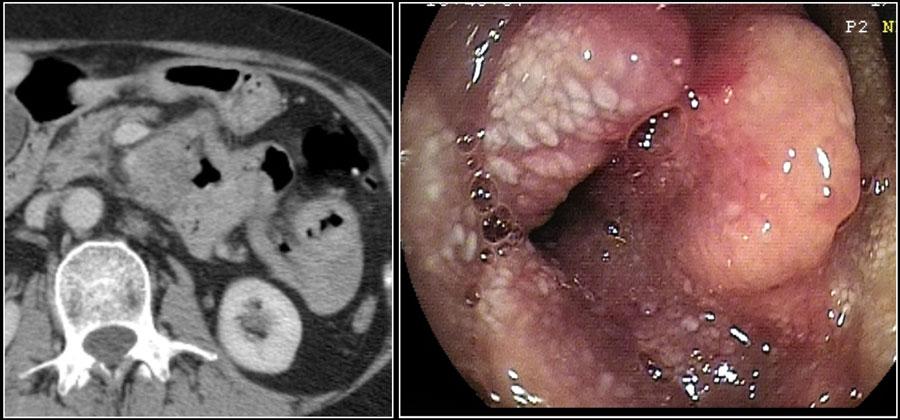
На изображении эндоскопический снимок опухоли.
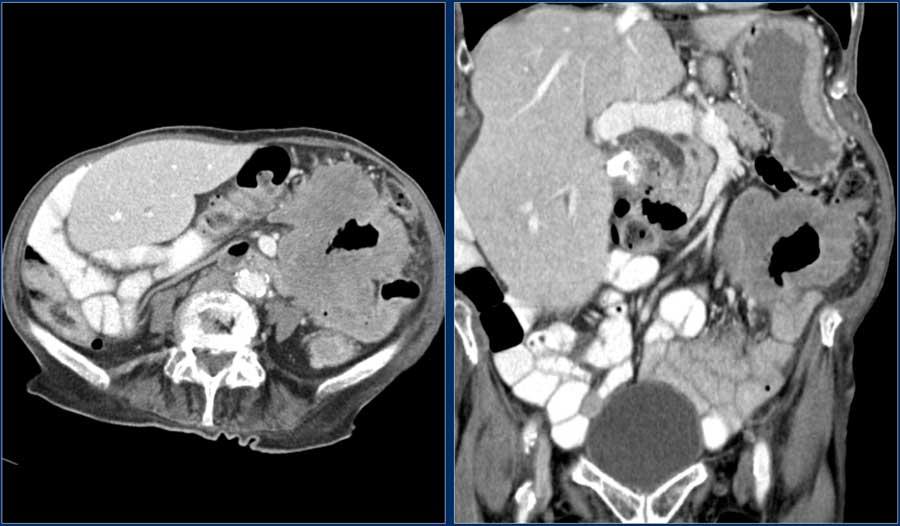
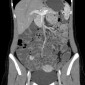
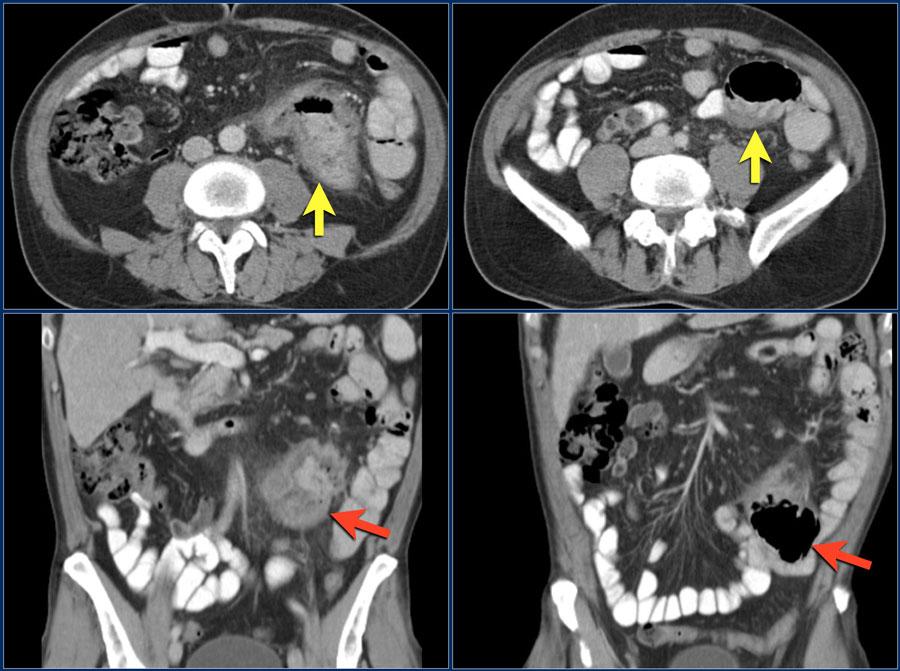
На данных изображениях представлен пациент с общирным утолщением стенок проксимальных отделов тощей кишки с аневризматическим расширением просвета.
Первой в списке дифференциального диагноза была лимфома, но в данном случае это тоже была аденокарцинома.
Характерными признаками аденокарциномы являются инфильтрация жировой клетчатки и метастатическое поражение лимфатических узлов.
Для лимфомы инфильтрация жировой клетчатки не характерна, поражение лимфатических узлов встречается, но они будут более крупные.
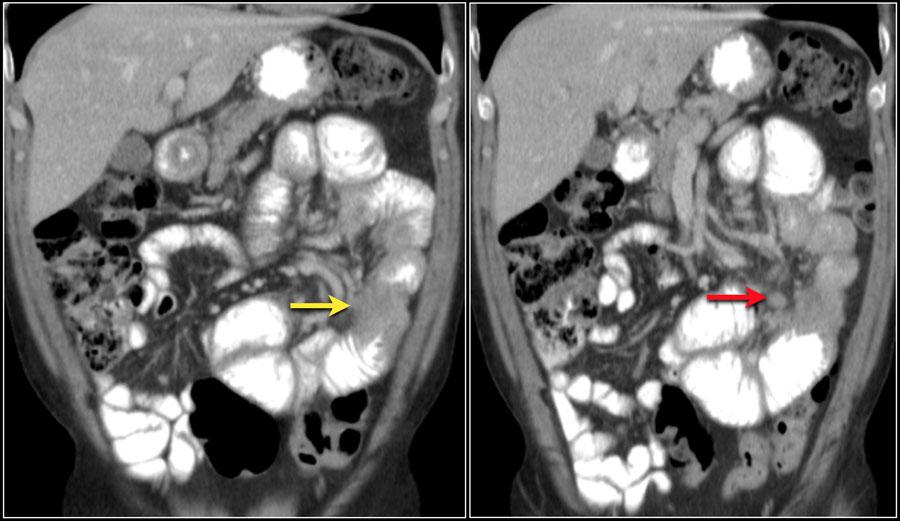
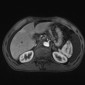
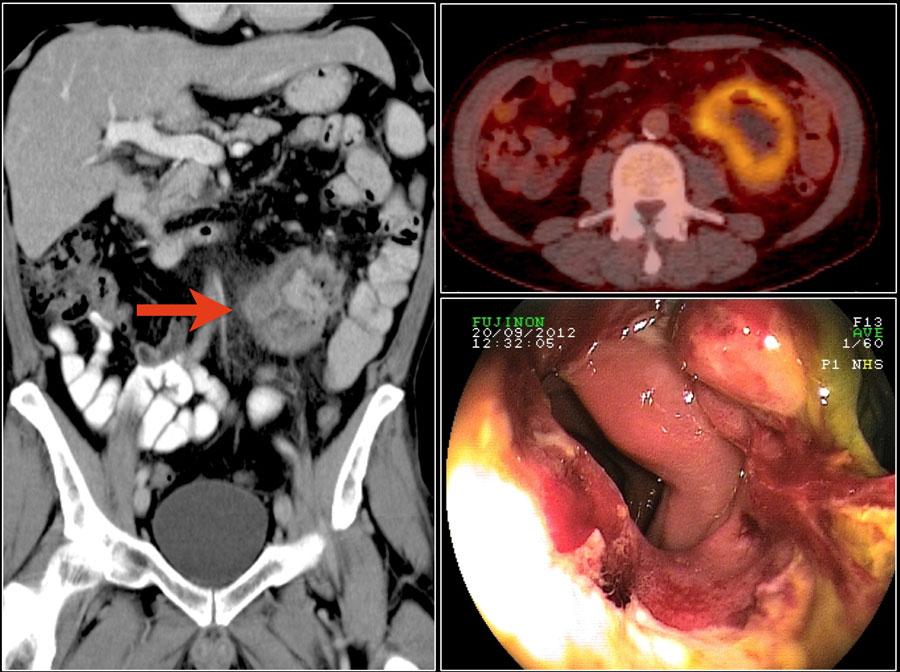
На изображении показана подтвержденая аденокарцинома, в виде непротяженного циркулярного образования тощей кишки (желтая стрелка) с обструкцией просвета и увеличением лимфатических узлов (красная стрелка).
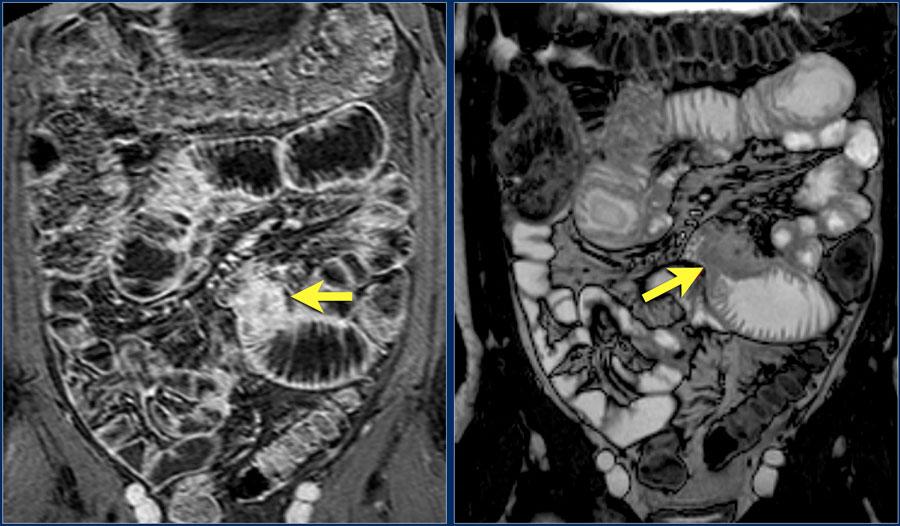
На постконтрасном Т1 изображении с жироподавлением (слева), и Т2 изображении (справа) показано объемное образование с подрытыми краями (стрелка), с обструкцией тощей кишки и престенотической дилятацией просвета.
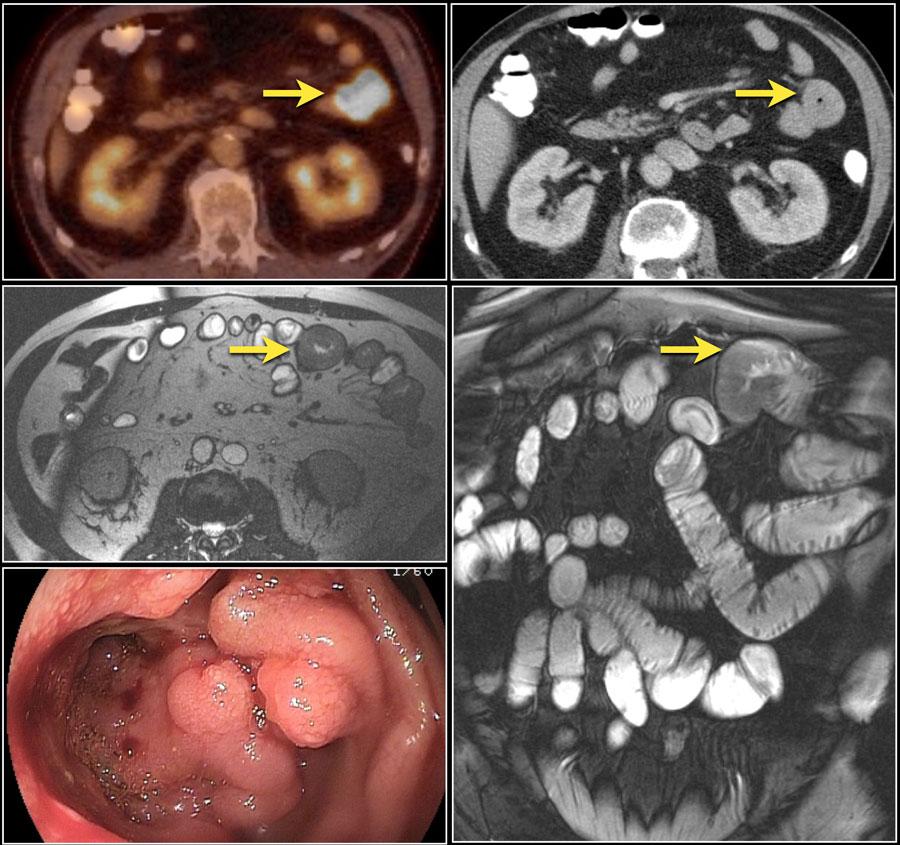
На верхних изображения показана циркулярная опухоль проксимальных отделов тощей кишки с накоплением фтордезокиглюкозы (FDG)(желтые стрелки).
На нижних МР изображениях то же объемное образование тощей кишки с подрытыми краями и мезентериальной лимфаденопатией (красные стрелки), представляющая собой аденокарциному.
Сначала изучите изображения.
Затем продолжите чтение.
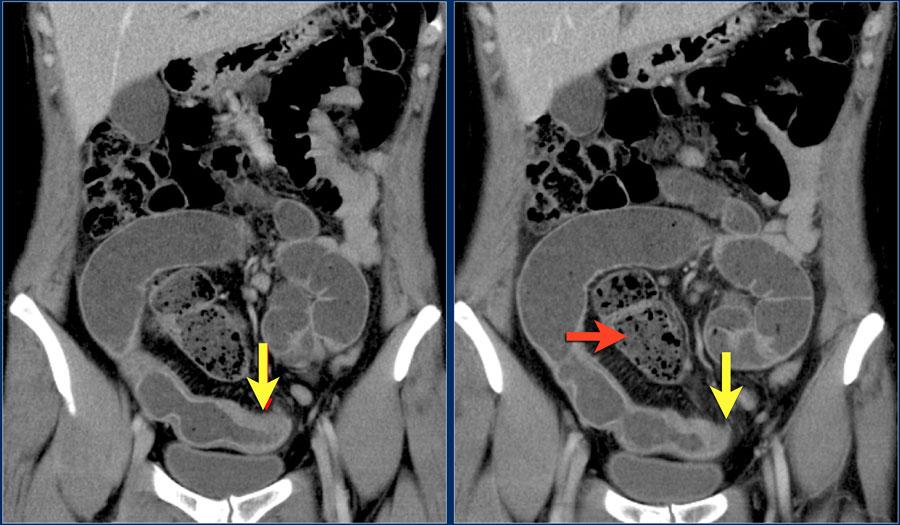
Красная стрелка указывает на сигмовидную кишку, заполненную каловыми массами. Каловые массы указывают на то что это не тонкая кишка.
Полученные данные:
Изменения стенки подвздошной кишки с подрытыми краями, вызывающая обструкцию тонкой кишки (желтая стрелка).
Можно предположить диагноз болезни Крона.
Однако у данного пациента не было в анамнезе болезни Крона, а терминальные отделы подвздошной кишки (здесь не показаны) не изменены, что нетипично для болезни Крона.
Интраоперацинно установлена аденокарцинома.
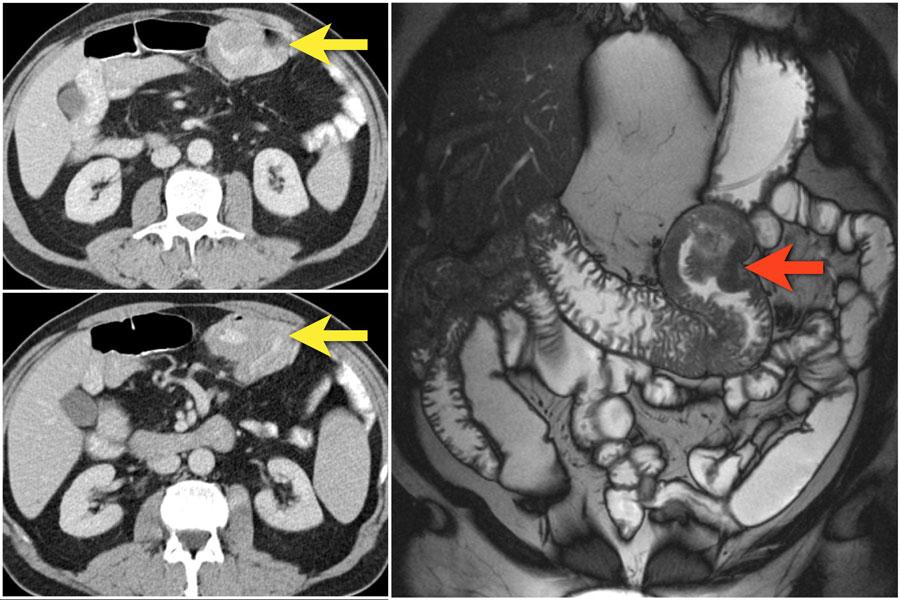
Слева представлена аденокарцинома проксимальных отделов тощей кишки.
Опухоль лучше определяется на МР изображениях, чем на КТ.
50% аденокарцином тонкой кишки локализуются в двенадцатиперстной кишке, на втором месте по локализации идет тощая кишка.
В большинстве своем они диагностируются эндоскопически.
Встречаемость в подвздошной кишке часто связана с болезнью Крона, как в данном случае.
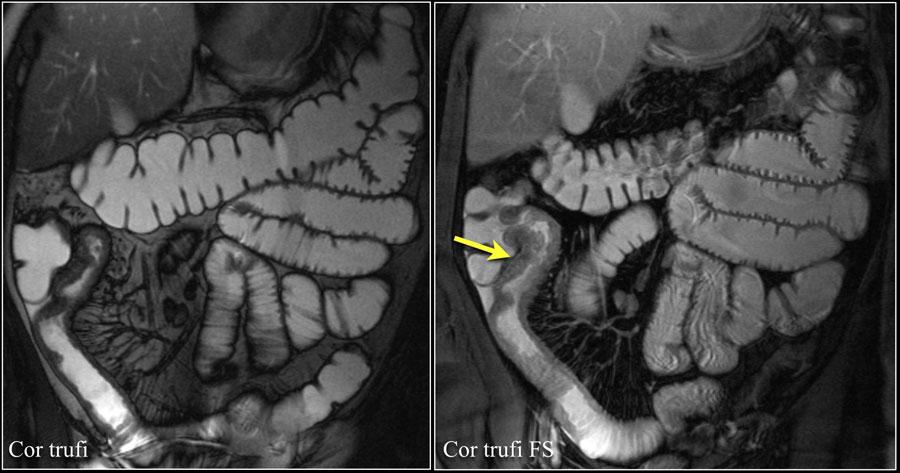
Здесь представлено утолщение стенки подвздошной кишки с инфильтрацией прилежащей мезентериальной клетчатки и с мелкими фокусами воздуха вне просвета кишки, указывающими на перфорацию.
Изменения вызваны изъязвлением аденокарциномы у пациента с болезнью Крона.
Диагноз редко устанавливается до операции в виду отсутствия характерных признаков.
Риск малигнизации болезни Крона связан с активностью, длительностью и анатомической локализацией процесса.
На данных изображениях представлена болезнь Крона в активной стадии, в виде сегментарного стеноза терминальных отделов подвздошной кишки, без малигнизации.
Полученные данные:
Диффузное утолщение дистальных отделов подвздошной кишки.
Comb sign - "расческа": гиперваскулярность за счет подчеркнутости сосудистых аркад прилежащей брыжейки .
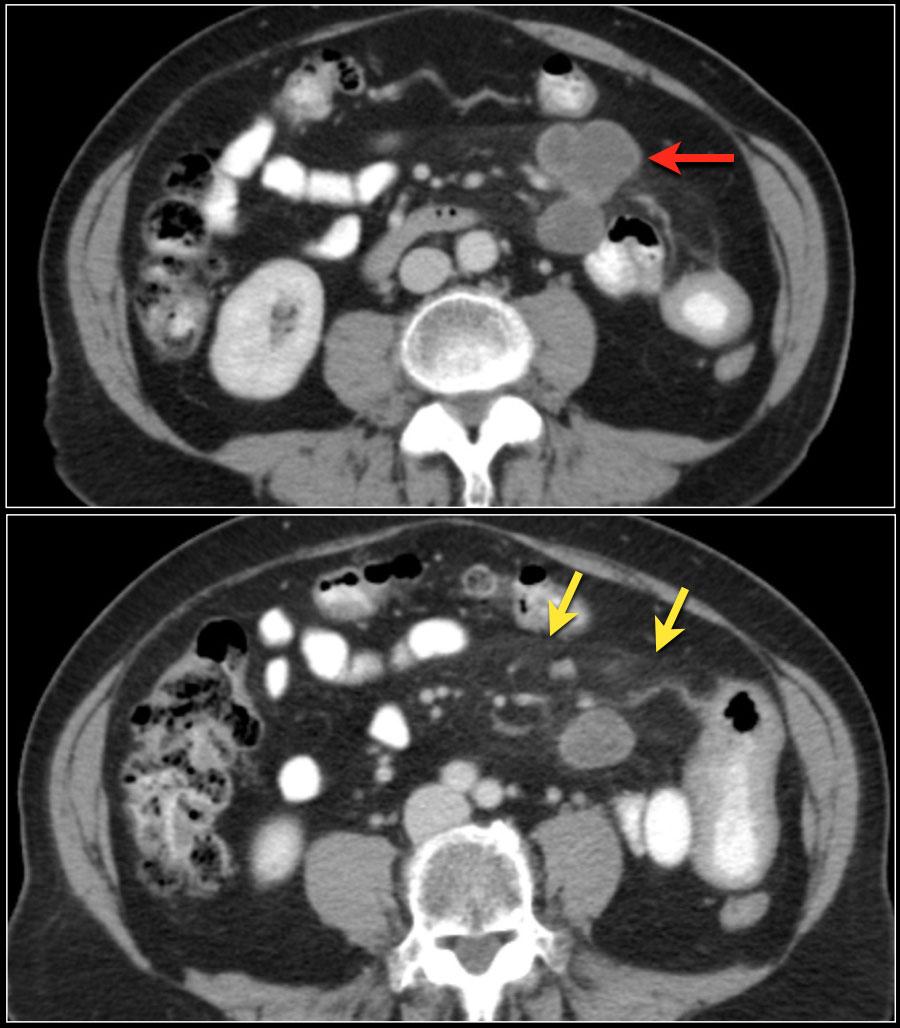
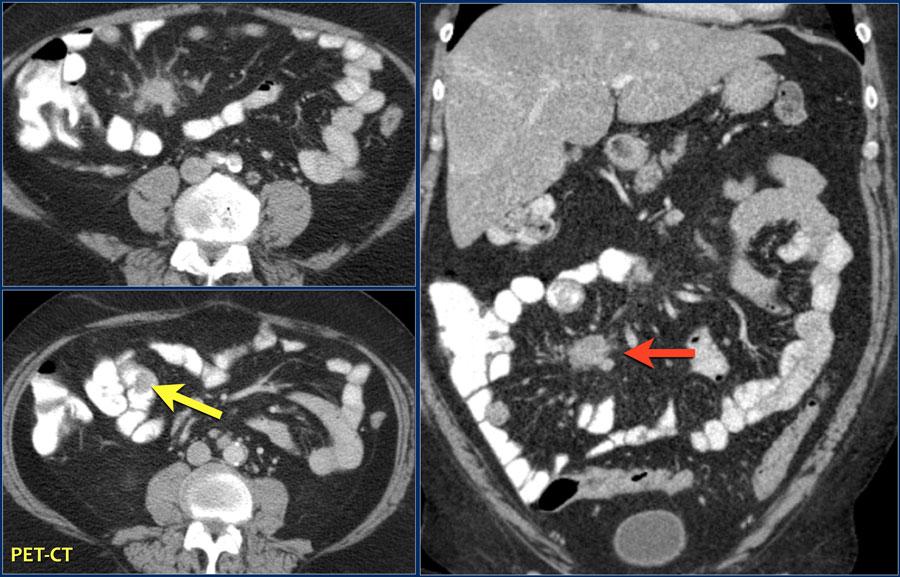
На данных изображениях представлена аденокарцинома, локализующаяся в тощей кишке.
Видны множественные лимфатические узлы (красная стрелка) и повышение плотности (инфильтрация) жировой клетчатки (желтые стрелки).
Важно не путать эти изменения с мезентериальным панникулитом, так как здесь имеются патологически увеличенные лимфатические узлы с признаками некроза.
Лимфома
Встречаемость лимфомы достигает 20% среди всех новообразований тонкой кишки.
Наиболее частая локализация - дистальные отделы тощей кишки вследствии большого количества лимфоидной ткани.
Факторы риска включают целиакию, болезнь Крона, системную красную волчанку, ослабленный иммунитет, химиотерапию или лимфома иной локализации в анамнезе.
Типичной картиной лимфомы тонкой кишки является утолщение стенки за счет инфильтрирующего объемного образования с аневризматическим расширением просвета без обструкции.
Аневризматическое расширение обусловено деструкцией кишечной стенки и ауэрбахового сплетения.
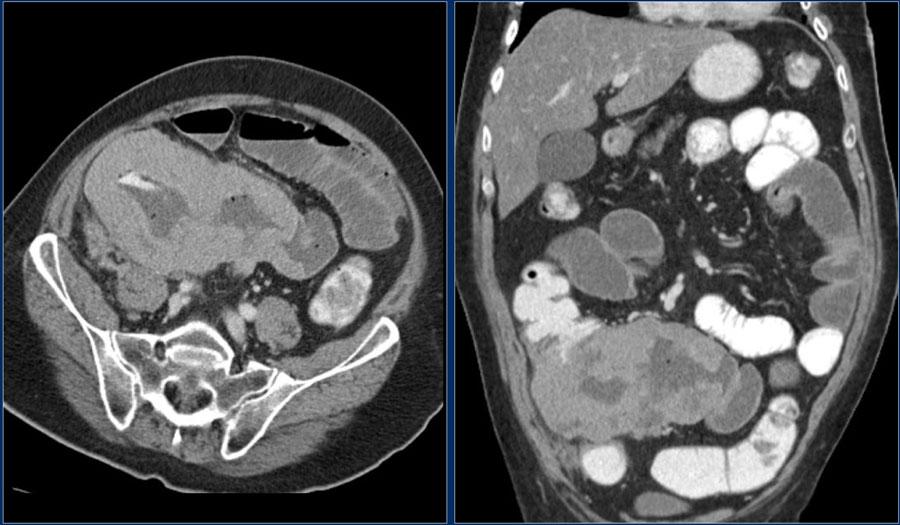
Лимфома терминальных отделов тощей кишки
На изображениях представлена типичная картина.
Неравномерное утолщение стенок терминальных отделов подвздошной кишки с аневризматическим расширением просвета.
Встречаются менее типичные проявления, такие, как внутрипросветное полиповидное образование или крупное эксцентричное объемное образование с распространением в окружающих тканях, иногда с изъязвлением и формированием фистул.
Как упоминалось ранее, крупные аденокарциномы и лимфомы могут иметь схожую картину.
Выраженное увеличение брыжеечных или забрюшинных лимфатических узлов и спленомегалия являются признаками, которые позволяют установить диагноз лимфомы.
Инфильтрация брыжеечной клетчатки способствует установке диагноза аденокарциномы.
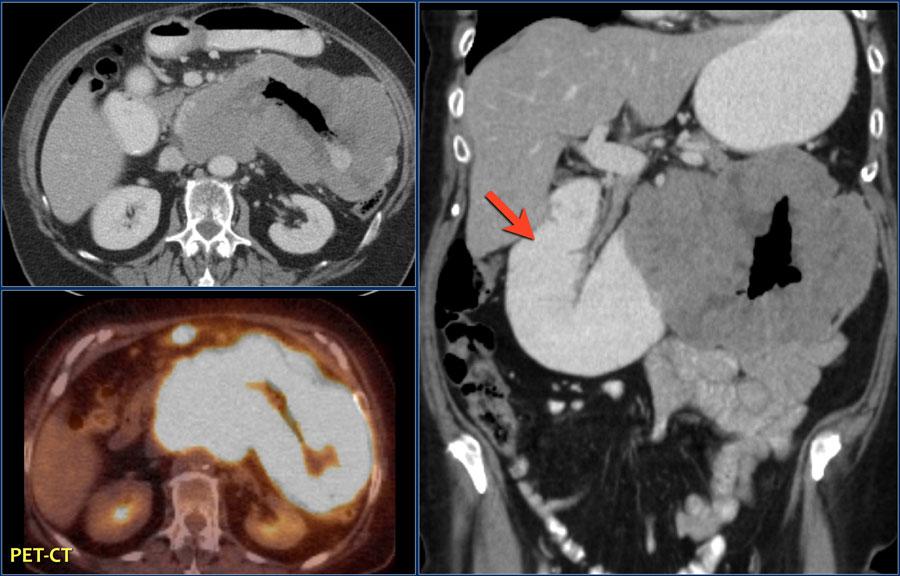
Лимфома проксимальных отделов тощей кишки
Здесь представлена типичная картина лимфомы в виде значительного утолщения стенок проксимальных отделов тощей кишки с накоплением фтордезокиглюкозы (FDG).
Расширение просвета в области опухоли и престенотическое расширение двенадцатиперстной кишки (красная стрелка).
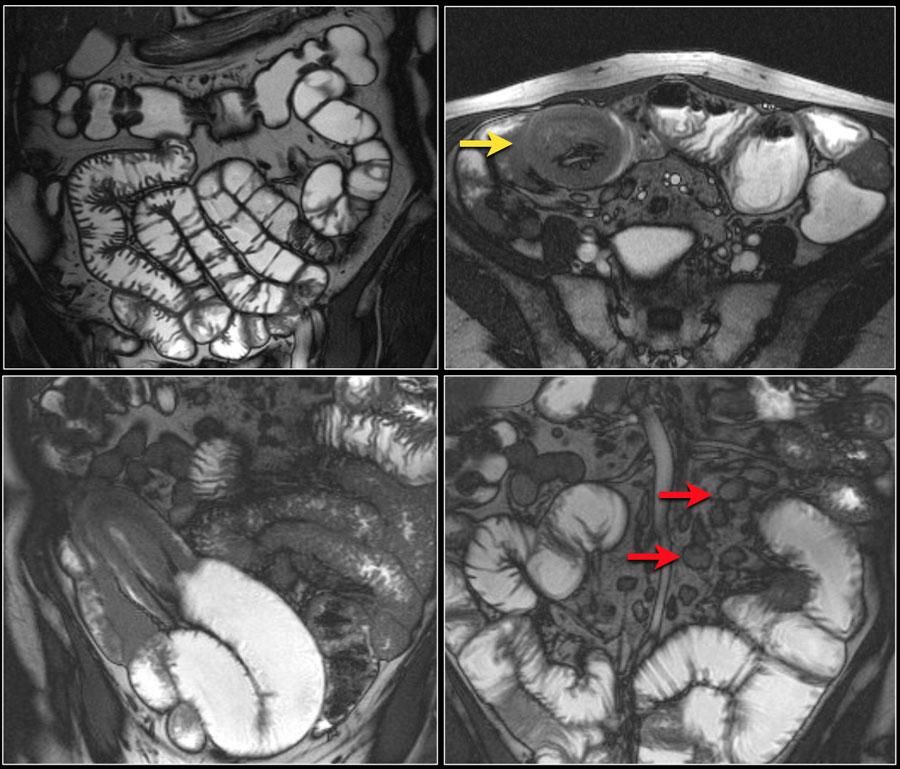
Сначала изучите изображение, обратив особое внимание на первый рисунок.
Затем продолжите чтение.
Полученные данные:
Уменьшение складчатости в тощей кишке с увеличением складчатости в подвздошной кишке (признак обратной складчатости jejunoileal reversed fold pattern) указывает на целиакию.
Инвагинация подвздошной кишки (желтая стрелка) у пациента с мультифокальной лимфомой тонкой кишки (не все изменения здесь показаны).
Лимфаденопатия брыжейки (красные стрелки).
Т-клеточная лимфома энтеропатического типа (EATL)
Опухоль тощей кишки с нечеткими контурами и расширением просвета тощей кишки.
Брыжейка инфильтрирована.
Патоморфологически выявлена Т-клеточная лимфома энтеропатического типа на фоне целиакии.
Это ассоциированная Т-клеточная лимфома энтеропатического типа или EATL.
Данный тип лифомы поражает тонкий кишечник у пациентов с целиакией.
На данном изображениии следующий пример Т-клеточной лимфомы на фоне целиакии.
Карциноид
Карциноид - редко встречающаяся нейроэндокринная опухоль.
Нейроэндокринные опухоли тонкой кишки делятся на высокодифференцированные (карциноид) и низкодифференцированные (мелко- и крупноклеточная нейроэндокринная карцинома).
В данной статье рассматривается карциноид.
Частота встречаемости карциноида среди опухолей желудочно-кишечного тракта составляет 2%.
Распространенность карциноида в последние десятиления увеличилась. Превисив заболеваемость аденокарциномой, карциноид стал более распространенным злокачественным новообразованием кишечника.
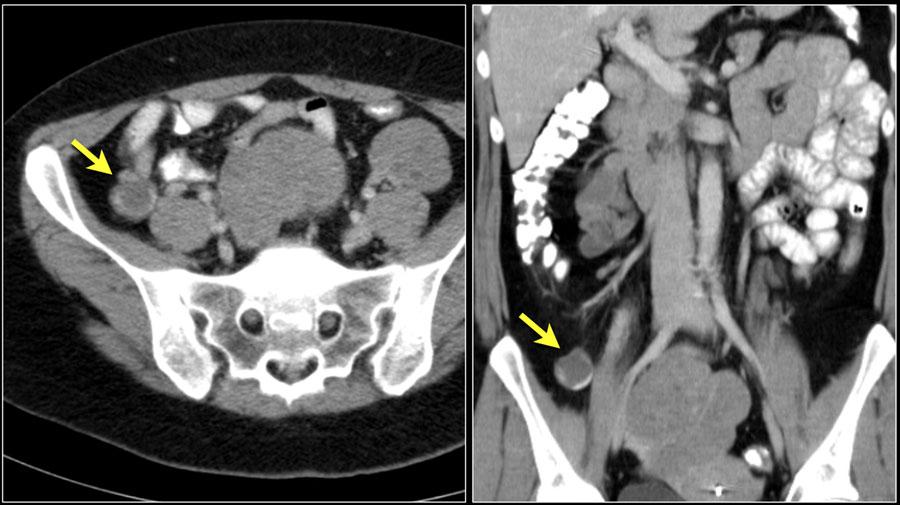
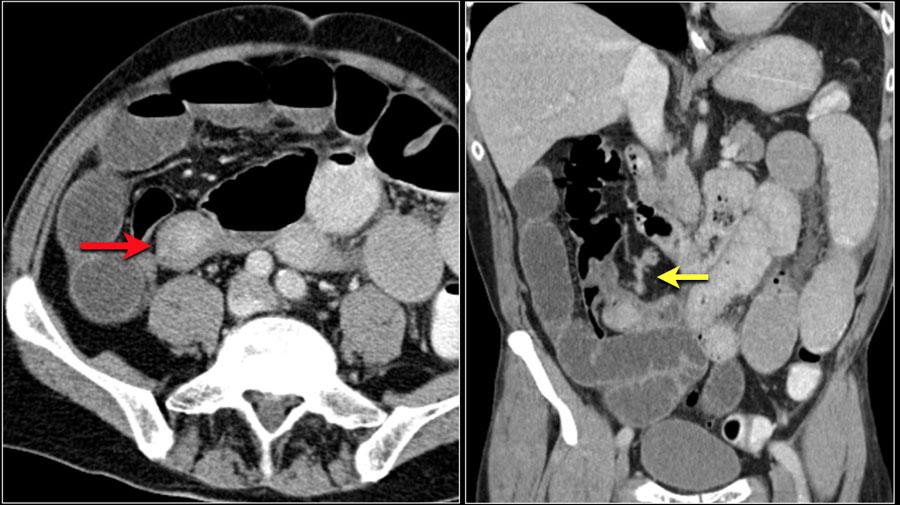
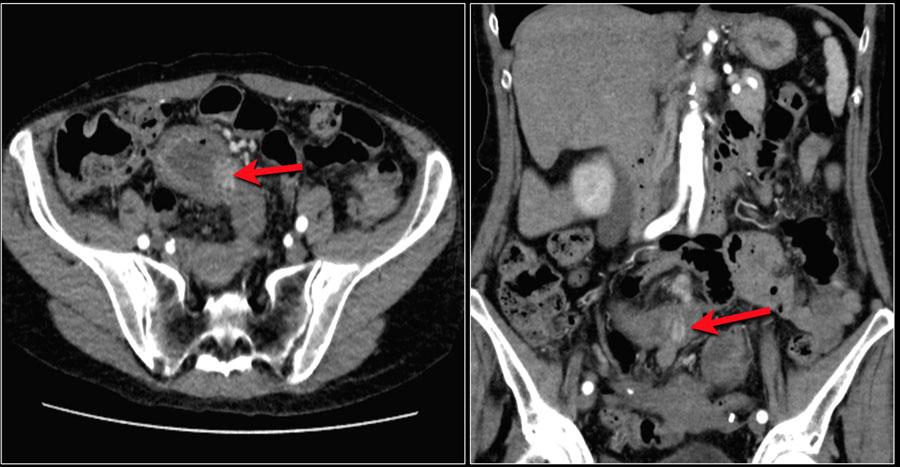
Небольшая внутрипросветная опухоль тощей кишки (желтая стрелка). Ассоциированная опухоль в брыжейке с лучистым контуром и десмопластической реакцией при карциноиде тонкой кишки.
Карциноид часто развивается в аппендиксе и обычно является случайной находкой во время аппендэктомии.
Крайне редко карцинод в аппендиксе выявляется во время исследования.
На изображениях представлено метастатическое поражение брюшины.
Первичная опухоль - карциноид червеообразного отростка.
На втором месте по частоте локализации идет поражение дистальных отделов подвздошной кишки.
Редкой локализацией является желудок, ободочная и прямая кишка.
В трети случаев карциноид тонкой кишки является множественным.
Он ассоциирован с множественной эндокринной неоплазией типа 1(MEN I).
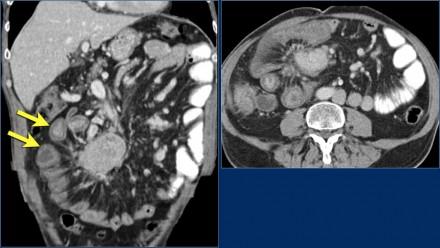
На изображениях представлена картина типичного карциноида в виде крупной опухолевой массы в брыжейке с десмопластической реакцией и ретракцией прилежащих петель тонкой кишки с утолщенными стенками (стрелки).
Карциноид с кальцификатами и десмопластической реакцией. Обструкция подвздошной кишки внутрипросветным компонентом карциноида. Обратите внимание на метастазы в печени.(стрелка).
Метастазы карциноида
Вероятность метастазирования зависит от размеров опухоли.
Например, частота метастазирования в лимфатические узлы и печень, при размерах опухоли менее 1 см, составляет приблизительно 20-30%, но достигает почти до 60-80% метастазирования в лимфатические узлы и 20% метастазирования в печень, при размерах опухоли 1-2 см.
У пациентов с первичной опухолью более 2 см, метастазирование в лимфатические узлы встречается в 80%, а метастазирование в печень в 40-50%.
Метстазы в печени обычно гиперваскулярные, могут быть видны центральные зоны некроза.
Большинство метастазов в лимфатических узлах содержат кальцинаты и схожи с первичной опухолью.
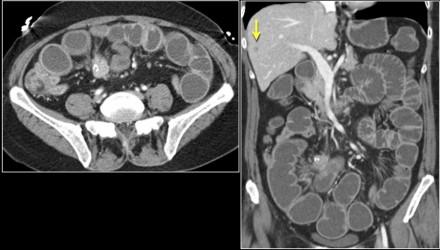
Тот же пациент
Четыре года спуста после впервые обнаруженных на КТ метастазах.
Обратите внимание на гиперваскулярное усиление в поздней артериальной фазе.
Карциноидный синдром
Карциноидный синдром встречается приблизительно в 5% случаев, когда выделяемые опухолью гормоны попадают в кровоток.
В основном он встречается у пациентов с метастазами в печень.
Симптоматика включает гиперемию, диарею, реже- частые бронхоспазмы и поражение сердца.
Поражение сердца заключается в серотонин-индуцированном фиброзе сердечных клапанов, преимущественно трикуспидального и пульмонарного.
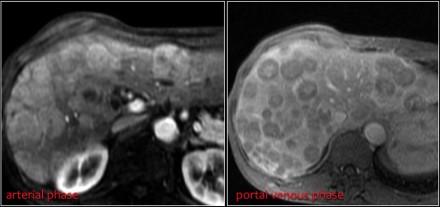
Карциноид. На изображениях предствалена гиперваскулярная опухоль (красная стрелка), с десмопластической реакцией (желтая стрелка).
Карциноид. Гиперваскулярное образование в поздней артериальной фазе.
Карциноид относится к медленно растущим опухолям, которые могут развиваться незаметно в течинии многих лет.
Вначале они выглядят как небольшие подслизистые образования (см. иллюстрации).
С ростом карциноида происходит утолщение стенки, что, в конечном счете, приводит к его распространению за пределы кишечной стенки.
Карциноид может вызывать интенсивную десмопластическую реакцию с ретракцией петель кишечника и развитием фиброза, что иногода может привести к ишемии кишки.
Однако, при малых размерах карциноида, визуализируемые признаки неспецифичны.
Он может проявлятся в виде небольшого подслизистого узелка с активным усилением в артериальной фазе (см. изображение), а иногда проводить к кишечной непроходимости.
Гастроинтестинальная стромальная опухоль (ГИСО, англ. GIST)
Гастроинтестинальные стромальные опухоли встречаются в 9% среди опухолей тонкой кишки.
Они часто локализуются в желудке, затем по частоте следует тощая и подвздошная кишка.
В ободочной и прямой кишке, пищеводе и червеобразном отростке встречаются редко.
Около 20-30% гастроинтестинальных опухолей озлокачествляются.
Малигнизация чаще бывает в тонкой кишке, чем в желудке.
Опухоли менее 2 см обычно доброкачественны, тогда как опухоли крупнее 5 см чаще злокачественные.
Злокачественные гастроинтестинальные опухоли растут преимущественно экзофитно, в них видны зоны некроза и кровоизлияний, кальцификаты (после лечения), они часто формируют фистулы.
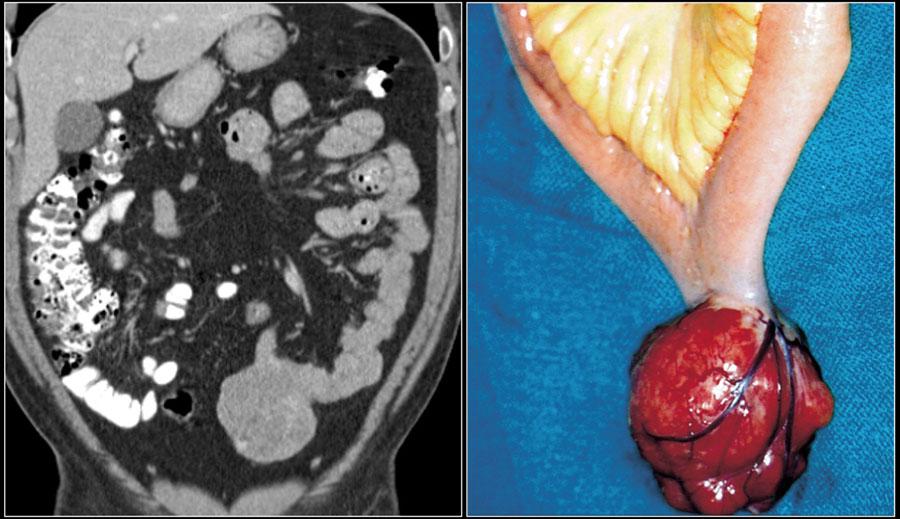
Типичная ГИСО подвздошной кишке в виде экзофитного объемного образования.
Типичная гастроинтестинальная опухоль представляет собой экзофитное образование, хорошо отграниченное от жировой клетчатки брыжейки, характеризуется неоднородным контрастным усилением.
Эндофитный рост встречается редко.
Непроходимость встречается редко потому, что гастроинтестинальные опухоли не прорастают в стенки окружающих петель кишечника, в отличие от аденокарциномы.
В отличие от карциноида, первичная опухоль обычно крупных размеров.
Как и лимфома, гастроинтестинальная опухоль может вызывать аневризматическое расширение просвета кишки.
Метастазы в печени обычно гиперваскулярные и могу быть пропущены пру однофазном сканировании в равновесную фазу.
Метастазы в лимфатических узлах, как правило, не определяются.
Если присутствует лимфаденопатия, вы можете предположит иной диагноз.
Метастазы в брыжейке и сальнике чаще бывают при рецидиве, чем при первичном поражении.
Считается, что это происходит в результате диссеминации опухоли во время хирургического вмешательства.
Такие метастазы могут быть легко пропущены, часто они имеют зоны сниженной плотности в центре.
После химиотерапии (Иматиниб или Гливек), печеночные или брыжеечные метастазы трансформируются в гиповаскулярные или даже кистозные.
Несмотря на радикальное хирургическое вмешательство, у 40-90% пациентов возникают рецидивы заболевания с поражением печени или брыжейки.
В случаях метастатического поражения назначается Гливек.
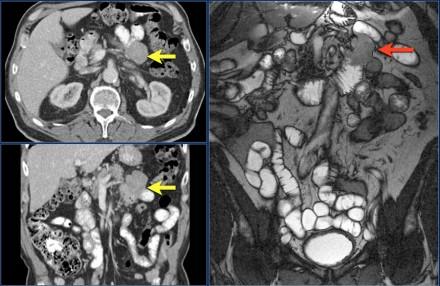
Типичная гастроинтестинальная опухоль представляет собой экзофитное образование, хорошо отграниченное от жировой клетчатки брыжейки, характеризуется неоднородным контрастным усилением.
Эндофитный рост встречается редко.
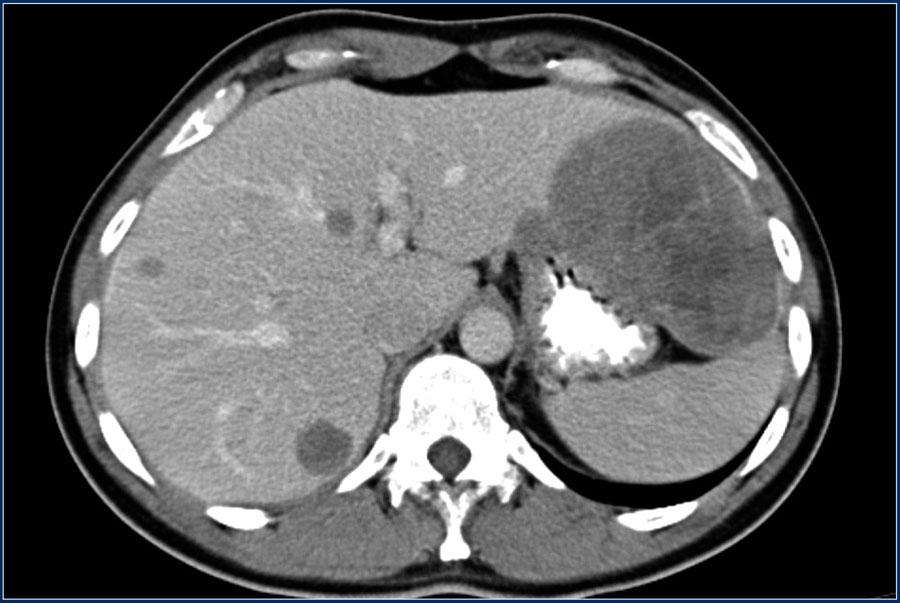
Рецидив заболевания при резицированной гастроинтестинальной опухоли в виде гиподенсивных метастазов в печени и крупного гетерогенного объемного образования в брюшной полости.
Дифференциальный диагноз
Дифференциальный диагноз опухолей тонкой кишки проводится между многочисленными инфекционными и воспалительными заоблеваниями, вызывающими локальное утолщение стенок.
Чаще опухоли тонкой кишки метастатические, чем первично злокачественные.
Метастазы
Метастазирование в тонкую кишку может быть интраоперационным, гематогенным, лимфогенным или путем прямого распространиения.
В 50% случаев встречается перитонеальное обсеменение.
В основном, первичными опухолями в данном случае являются опухоли яичников, червеобразного отростка и толстой кишки.
Имплантация опухолевых клеток происходит на границе брыжейки.
Гематогенное метастазирование характерно для рака молочной железы, меланомы и почечно-клеточного рака.
Они могут иметь вид полиповидных образований и могут вызывать непроходимость.
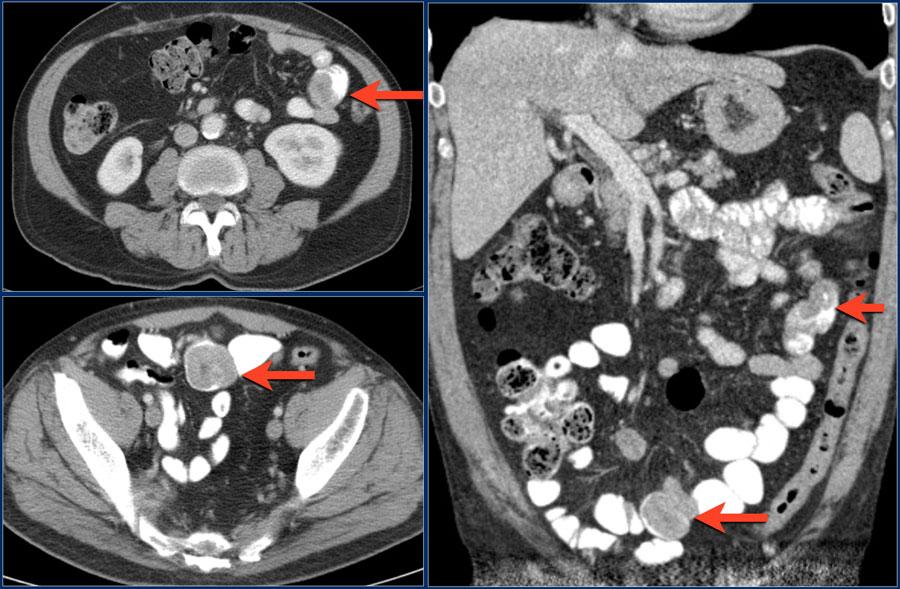
Множественные эндофитные метастазы у пациента с меланомой в анамнезе.
На изображениях представлены метастазы меланомы.
На левом изображении тонко-тонкокишечная инвагинация подвздошной кишки, вызваная метастазом.
На изображении справа показана инвагинация в корональной плоскости, а так же увеличенный брыжеечный лимфатический узел (желтая стрелка) и крупные метастазы в печени.
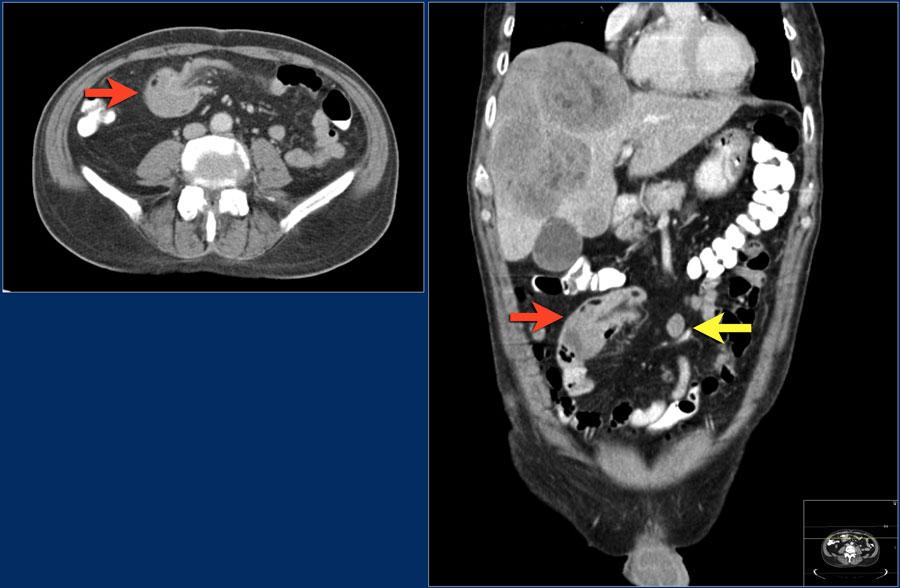
Другой пациент с метастазами в тонкой кишке.
У этого пациента в анамнезе рак тостой кишки и рак пищевода.
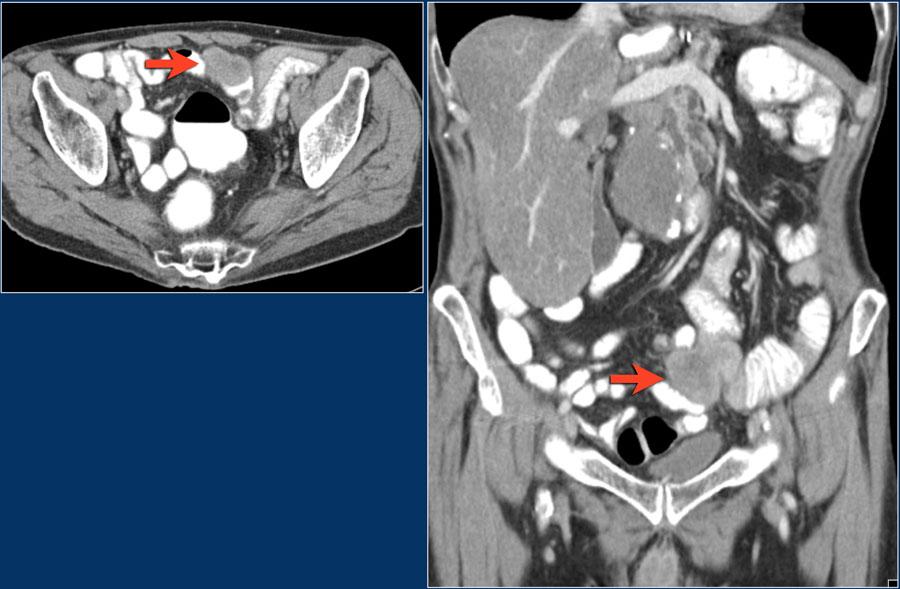
У пациента множественные эндофитные объемные образования в тонкой кишке (желтые стрелки), которые являются метастазами без установленного первичного очага.
Так же обращает внимание инвагинация (красная стрелка) и метастаз в мягких тканях большой ягодичной мышцы слева. (синяя стрелка).
Болезнь Крона
Утолщение стенок тонкой кишки при воспалении или инфекции необходимо дифференцировать с малигнизацией. Отличительными признаками воспалительного процесса (болезнь Крона), за исключением пролиферации с грубой трабекуляцей и избыточностью висцерального жира вокруг тонкой и толстой кишки (признак ползучего жира (creeping fat), являются изъязвление и гиперваскулярность сосудистых аркад прилежащей брыжейки (признак "расчески").
Четко прослеживается связь между болезнью Крона и аденокарциномой тонкой кишки.
Дооперационная дифференциальная диагностика этих заболеваний является сложной задачей из-за отсутсвтия харктерных признаков при визуализации.
Индикатором злокачественности при обструкции тонкой кишки является отсутствие ответа на медикаментозную терапию.
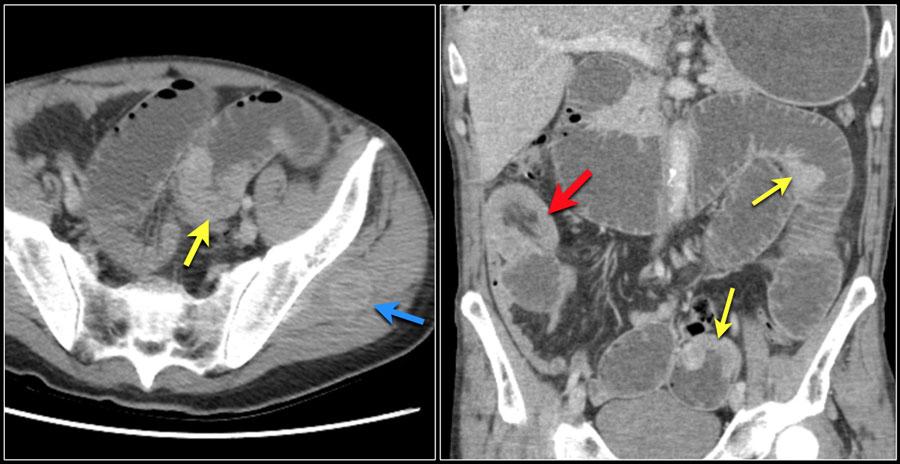
В анамнезе резекция слепой и тощей кишки. Локальное утолщение стенки тощей кишки с контрастным усилением при болезни Крона.
Мультифокальное поражение при болезни Крона (отмечены стрелками).
Болезнь Крона в активной стадии.
Протяженный сегмент тощей кишки с утолщенными стенками, признаком "расчески" и трансмуральным контрастным усилением.
Склерозирующий или фиброзирующий мезентерит
Склерозирующий или фиброзирующий мезентерит развивается в брыжейке и может симулировать объемные образования, подобные карциноиду.
В таких случаях склерозирующий мезентерит может быть отдифференцирован по признаку "жирового кольца" (fat-ring sign), котороей окружает сосуды брыжейки.
Десмоид
Десмоид (агрессивный фиброматоз) - представляет собой редкую, доброкачественную опухоль соединительной ткани.
Она является первичной опухолью брыжейки и может симулировать злокачественные опухоли кишечника и брыжейки.
Десмоид может возникать спорадически, но может быть компонентом синдрома Гарднера.
Зачастую в анамнезе имеются данные о полостных хирургических вмешательствах.
Десмоид относится к опухолям, не дающим метастастазы, но склонен к рецидивированию.
Высокой частоте рецидивов способствет нерадикальное хирургическое лечение.
Десмоид в брыжейке обычно характеризуется минимальным контрастным усилением.
Сосуды тонкой кишки и брыжейки раздвигаются или обрастаются десмоидом.
Поскольку эта опухоль имеет очень плотную структуру, чрескожная биопсия может быть затруднена.
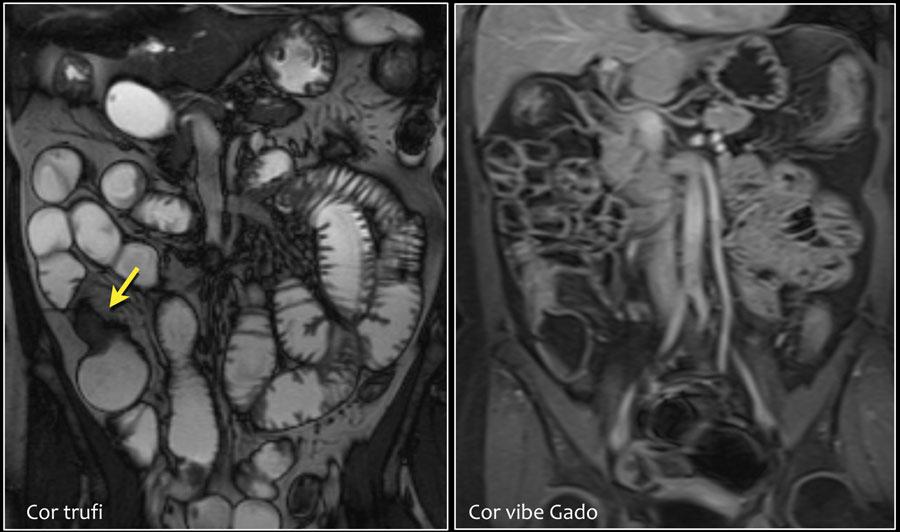
Аденома
Аденома является факультативным предраком и может быть в виде полиповидного образования на ножке, образования на короткой ножке и образования на широком основании, связанного со слизистой оболочкой.
Образование характеризуется гомогенным контрстным усилением и обычно не вызывает обструкции.
Распространение за пределы серозного слоя указывает на злокачественное перерождение.
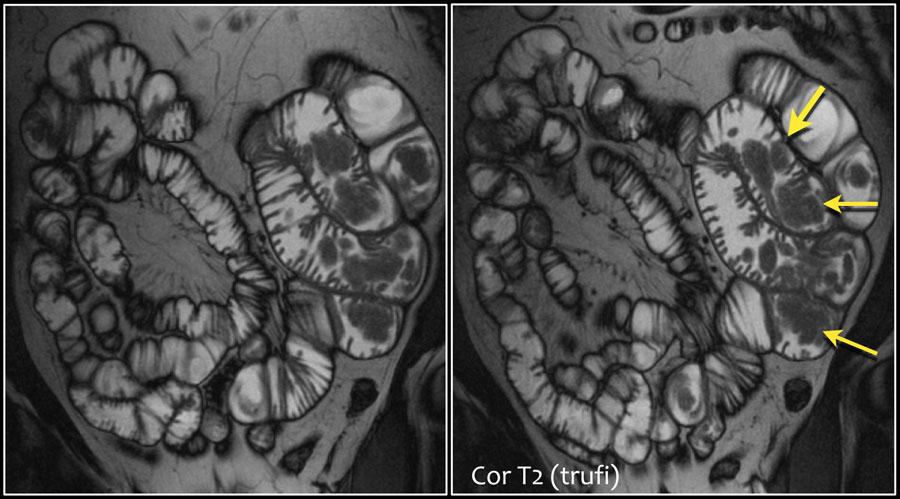
В данном примере представлен пациент с синдромом Пейтца—Егерса, с множественными полипами, в основном локализующимися в тощей кишке.
Полипоз кишечника
Полипоз кишечника делится на следующие основные категории: семейный аденоматозный полипоз (например, синдром Гарднера), гамартомный полипоз (например, синдром Пейтца-Егерса) и другие/прочие, более редкие полипозные синдромы.
У пациентов с данными синдромами часто имеются множественные полипы тонкой кишки.
Крупные полипы могут, малигнизируя, симулировать первичную опухоль тонкой кишки.
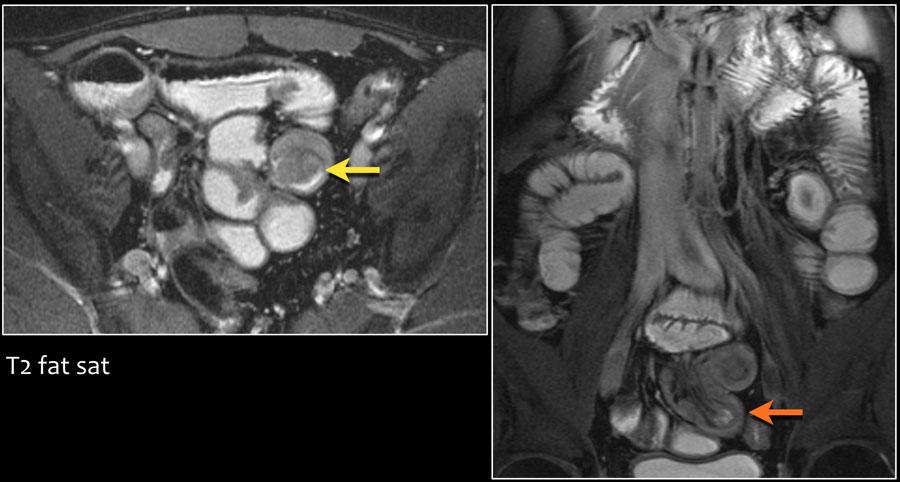
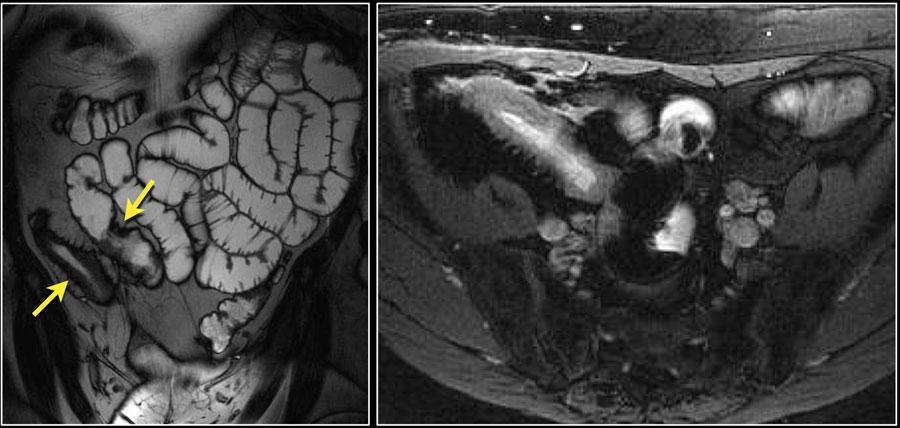
Пациент с синдромом Пейтца—Егерса с полипом подвздошной кишки, вызывающим кишечную непроходимость.
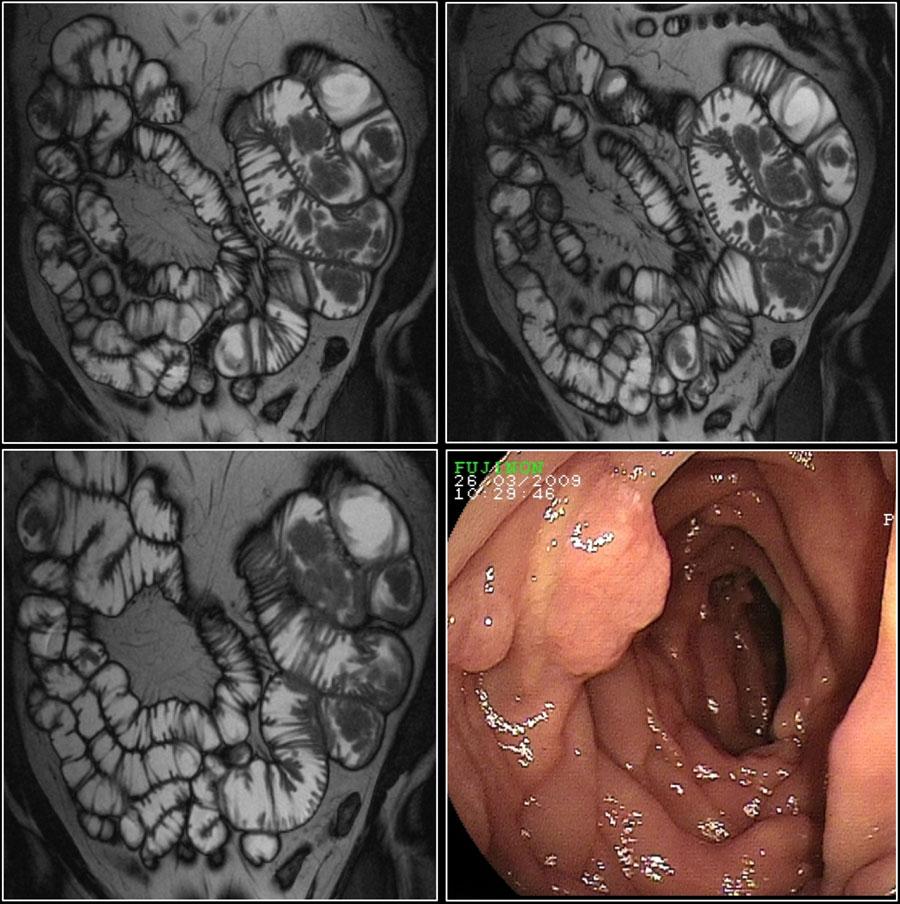
На изображениях представлен пациент с синдромом Пейтца-Егерса с множественными полипами тощей кишки.
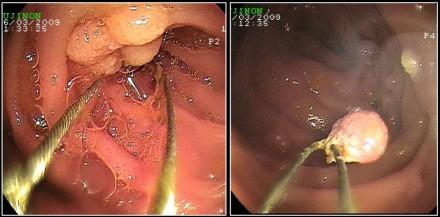
Крупный полип у данного пациента удален эндоскопически.
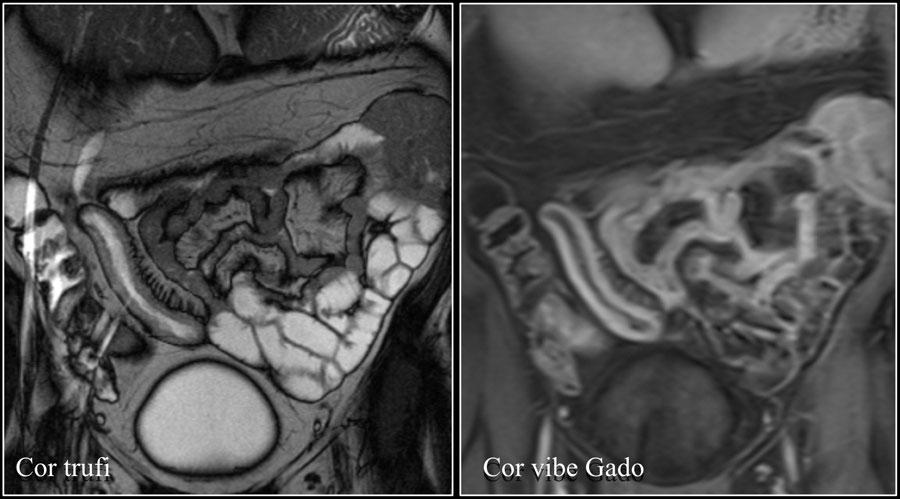
Гемангиома
Большинство интерстициальных гемангиом локализуются в тощей кишке.
Они могут быть на ножке или с широким основанием, и характеризуются лакунарным контрастным усилением в артериальной фазе, гомогенным- в отсроченной.
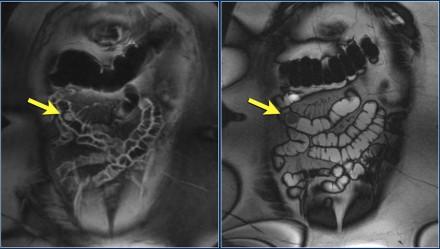
Патоморфологичеки подтвержденная гемангиома: на корональном постконтрастном T1 FS и корональном T2 изображениях показано хорошо усиливающееся отграниченное эндофитное образование.
Лейомиома
Лейомиомы относятся к редким доброкачественным мезенхимальным опухолям.
Они могут локализоваться субмукозно, субсерозно.
Доброкачественность характеризуется четкими и ровными контурами, однородной структурой и гомогенным контрастным усилением.
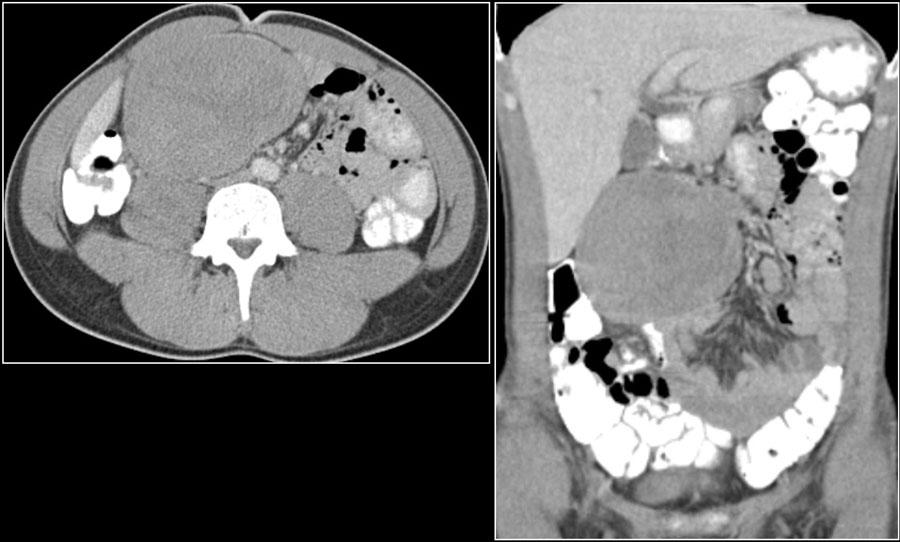
Липома
Хорошо отрграниченная внутрипросветная опухоль состоящая из жировой ткани.
Липосаркомы тонкой кишки встречаются крайне редко.
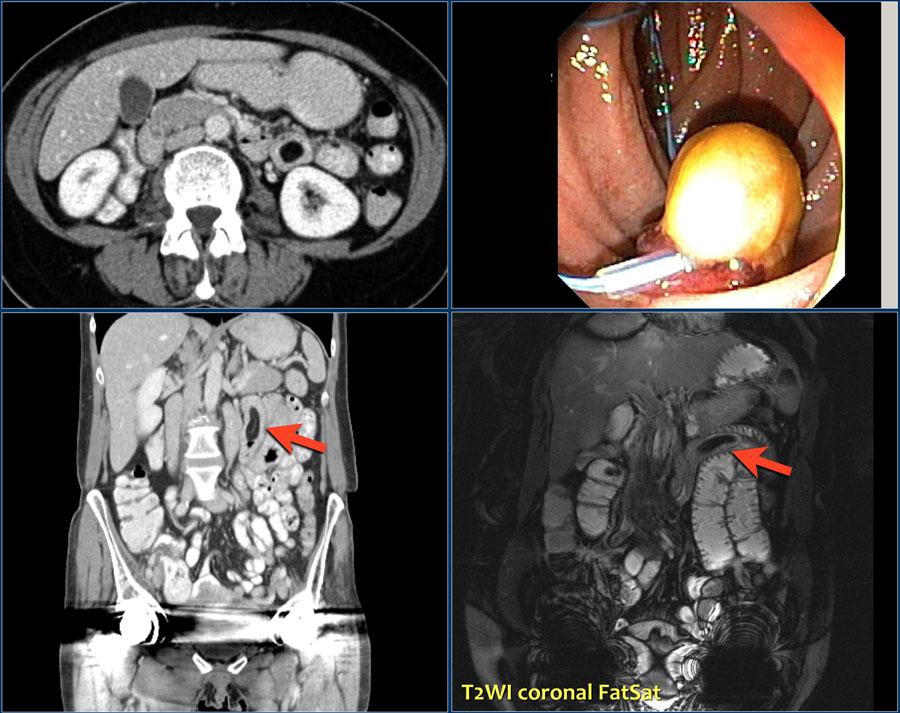
На КТ показано образование жировой плотности в области двенадцатиперстно-тощекишечного изгиба.
Низкая интенсивность МР сигнала от образования на T2 fatsat (правое нижнее изображение).
Эндоскопическая картина липомы (правое верхнее изображение).
Мезентериальная ишемия
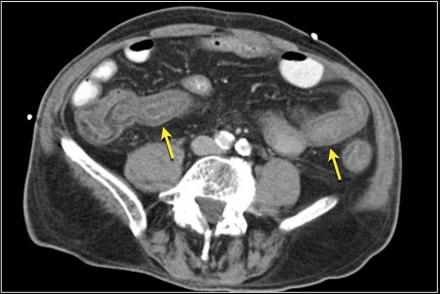
Признак мишени в зоне ишемизированного сегмента тонкой кишки.
Обратите внимание на отек брыжейки и асцит.
Cимптом мишени (target sign)
Отек подслизистого слоя с контрастным усилением слизистой и серозной оболочки.
Это признак неопухолевых, "доброкачественных" процессов: воспаления, ишемии или пострадиационнного энтерита.
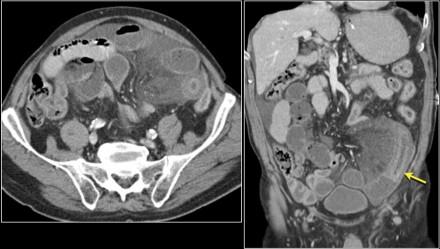
Тифлит
Симптом мишени у пациента с нейтропеническим энтероколитом и сепсисом.
Нейтропенический энтероколит — потенциально жизнеугрожающее состояние, характеризуемое воспалительным процессом, который может прогрессировать вплоть до некроза, чаще встречается у больных лейкозом и проявляется повреждением слизистой оболочки на фоне цитостатической терапии (8).
"Тифлит" (от греч. "typhlon," слепая кишка) - нейтропенический энтероколит в илеоцекальной области, мы предпочитаем более широкий термин, "нейтропенический энтероколит", так другие отделы тонкой / толстой кишки часто так же вовлечены в процесс(8).
Техника и методика выполнения исследования
Опухоли тонкой кишки могут быть видны на рутинном КТ брюшной полости у пациентов с неспецифической симптоматикой.
Однако если клинически подозревается опухоль тонкой кишки, а рутинная КТ не выявляет изменений, необходимо выполнять КТ- или МРТ-энтерографию.
Оба метода обладают хорошей точностью в диагностике опухолей тонкой кишки.
Выбор методики в основном зависти от подготовки персонала.
Мы предпочитаем МР-энтерографию как метод исследования без лучевой нагрузки, при котором опухоли хорошо визуализируются в петлях кишечника.
Контрастной средой для МР и КТ энтерографии являются вода или метилцеллюлоза, обладающие низкой интенсивностью МР сигнала на Т1-взвешенных изображениях и высокой интенсивностью на т2-взвешенных изображениях.
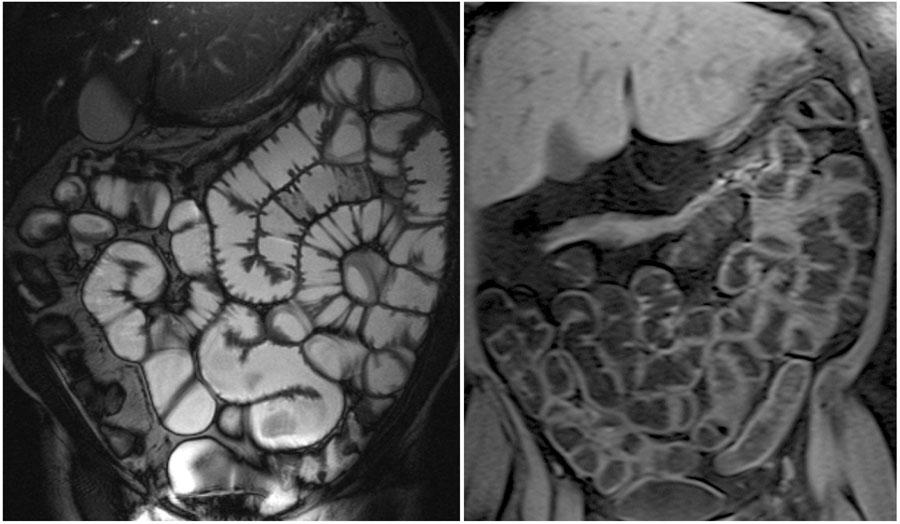
Здесь представленны Т2-ВИ и Т1-ВИ с жироподавлением.
Обратите внимание на то, что тонкая кишка хорошо растянута.
Диаметр просвета должен быть ≥ 2 cm.
Толщина стенки > 3 mm считается патологической.
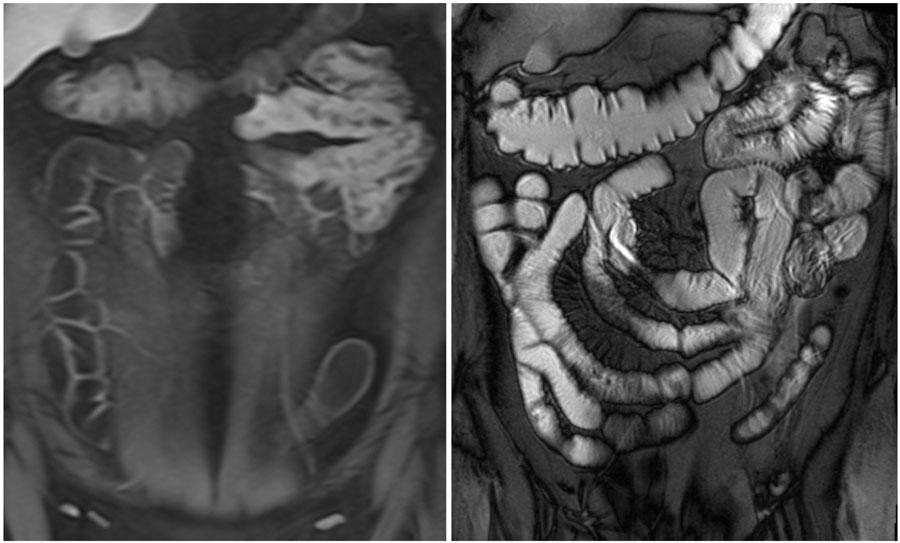
Спавшиеся петли тонкой кишки могут симулировать утолщение стенок и патологическое контрастное усиление.
На Т1-ВИ петли тощей кишки спавшиеся.
В результате- здесь видны утолщение стенки и характерное усиление.
На Т2-ВИ во время этого же исследования данный сегмент адекватно растянут.
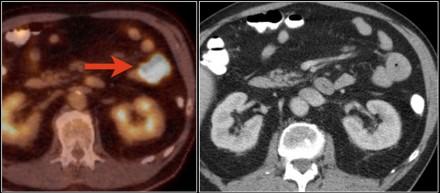
ПЭТ-КТ не является методом выбора, но может быть использован при неоднозначных КТ / МРТ данных или для поиска отдаленных метастазов.
Литература
- G. Masselli, M.C. Colaiacomo, G. Marcelli et al. MRI of the small-bowel: how to differentiate primary neoplasms and mimickers. Br J Radiol 2012; 85: 824-837. Смотр.
- K.M. Horton, I. Kamel, L. Hofmann et al. Carcinoid tumors of the small bowel: a multitechnique imaging approach. AJR Am J Roentgenol 2004; 182: 559-567. Смотр.
- M. Macari, A.J. Megibow, E.J. Balthazar. A pattern approach to the abnormal small bowel: observations at MDCT and CT enterography. AJR 2007; 188: 1344-1355. Смотр.
- A.D. Levy, L.H. Sobin. Gastrointestinal carcinoids: imaging features with clinicopathologic comparison. Radiographics 2007; 27: 237-257. Смотр.
- K. Sandrasegaran, A. Rajesh, J. Rydberg et al. Gastrointestinal stromal tumors: clinical, radiologic and pathologic features. AJR 2005; 184: 803-811. Смотр.
- P.D. McLaughlin, M.M. Maher. Primary malignant diseases of the small intestine. AJR 2013; 201: W9-W14.
- Neutropenic enterocolitis (typhlitis) in UpToDate Смотр.