Предсказательная способность инвазии плевры у пациентов с немелкоклеточным раком лёгких при использовании разных визуализационных методик
Некоторые исследования демонстрируют, что инвазия висцеральной плевры сопровождается более худшим прогнозом для пациента при ранней стадии НМКРЛ. ТНМ8 содержит в себе следующее разделение опухолевой инвазии плевры: PL0, когда опухоль не достигает эластичного слоя плевры, PL1, когда опухоль достигает и распространяется за пределы эластичного слоя плевры, PL2, когда опухоль достигает поверхности висцеральной плевры, PL3, когда опухоль поражает париетальную плевру (изображения 1 и 2 в правой верхней части экрана, или под статьёй, если используете мобильный телефон ). PL0 означает отсутствие инвазии висцеральной плевры, PL1 и PL2 приравниваются к Т2, а PL3 соответствует T3.
Пересмотр подходов NSCLC повлиял на лечебную тактику при НМКРЛ. Например, экстраплевральная диссекция с резекцией en-bloc были рекомендованы при инвазии париетальной плевры, а лобэктомия вместо сегментэктомии рекомендована для пациентов с инвазией висцеральной плевры. Следовательно, отсутствие инвазии раннего рака лёгкого должно быть точно идентифицировано с помощью лучевой визуализации, и сублобарная резекция будет выполнена в этом случае.
Ни одна из известных методик, использующихся при оценке плевральной инвазии (КТ, МРТ, УЗИ, ПЭТ-КТ), не способна точно дать ответ, есть ли инвазия плевры или она отсутствует, каждая из методик имеет свою преимущества и недостатки.
УЗИ.
Когда имеет место опухоль, прилежащая к плевре, снижение подвижности опухоли при дыхании, оцененное посредством УЗИ, является сильно подозрительным для инвазии в грудную стенку. При проспективном исследовании 90 пациентов сравнивали эффективность КТ (чувствительность 42%, специфичность 100%) и УЗИ (чувствительность 89%, специфичность 95%) для оценки поражения грудной стенки опухолью. Но предоперационная оценка плевральной инвазии с помощью УЗИ имеет ряд ограничений: 1. Аккуратность такой оценки сильно зависит от опыта оператора. 2. Сложно предсказать инвазию висцеральной плевры с помощью УЗИ, так как такое поражение не сопровождается ограничением подвижности плевры.
КТ.
Инвазия париетальной плевры расценивается патологами как неглубокая инвазия, поражение же мягких тканей и рёбер трактуется как глубокая инвазия грудной стенки.
Kawaguchi и соавторы ретроспективно показали на примере 132 пациентов, что врастание в париетальную плевру по данным КТ и жалоба на боль в груди будут независимыми критериями глубокой инвазии. Резекция en-bloc рекомендована для пациентов с глубокой инвазией по КТ и/или болью в груди.
Индекс исчезновения опухоли (ИИО).
«Чистое» матовое стекло типично свидетельствует в пользу неинвазивного поражения или предопухолевого состояния. Солидный компонент свидетельствует об инвазивной опухоли. Оценка ИИО является одним из способов выявления инвазивного компонента в опухоли. ИИО определяется по формуле 1-ДМ/ДЛ, где ДМ- максимальная длина опухоли в медиастинальном окне, ДЛ- максимальная длина опухоли в лёгочном окне; такая оценка имеет большее прогностическое значение, нежели оценка опухоли лишь в одном медиастинальном окне. Некоторые исследования используют ИИО как предиктор патоморфологической неинвазивности (без сосудистой, плевральной инвазии и метастазов в л/узлы). Shimada и соавторы продемонстрировали, что для 363 пациентов комбинация ИИО более 0.5 и отсутствие лучистого контура были высоко предсказательными для определения неинвазивного или минимально-инвазивного НМКРЛ Т1аN0M0. Но ИИО может быть использован только для определения инвазивности (как патоморфологического критерия- прим. переводчика) опухоли, этот критерий не годится для оценки врастания в плевру.
Индекс консолидация/опухоль (ИКО).
Методика, позволяющая соотносить денситометрические характеристики опухоли и её агрессивность; индекс представляет собой отношение максимальной длины солидного компонента опухоли и длины всей опухоли в лёгочном окне. Используют индекс для косвенной оценки риска плевральной инвазии путём прогноза степени агрессивности опухоли.
Suzuki и соавторы отмечают, что ИКО при оценке в лёгочном окне (уровень окна от (-500) до (-700) HU, ширина окна от 1000 до 2000 HU) может быть использован для предсказания патоморфологической неинвазивности рака лёгких (без поражения л/узлов, сосудов, в т.ч. и лимфатических), ИКО менее 0.25 может свидетельствовать о радиологической неинвазивности НМКРЛ Т1N0M0 (опухоль менее 2 см) с чувствительностью 16.2% и специфичностью 98.7%. Как и ИИО, ИКО может предсказывать инвазивность опухоли (как патоморфологического критерия- прим. переводчика), но не говорить о плевральной инвазии.
Анализ контуров опухоли.
КТ широко используется для стадирования НМКРЛ, но возможности методики при оценке плевральной инвазии лимитированы. Прилегание опухоли к поверхности плевры не равносильно инвазии плевры. Много методик предсказания инвазии плевры были опубликованы, одна из которых анализирует края опухоли.
Некоторые радиологи диагностируют инвазию плевры используя традиционные КТ-критерии, когда два из трёх критериев соблюдены:
1. размер опухоли более 3 см, контакт с рядом расположенной плеврой;
2. тупой угол между опухолью и плеврой;
3. утолщение плевры в области контакта опухоли и плевры.
Два эксперта-радиолога, используя эти критерии, демонстрировали чувствительность и специфичность 46.7% и 74.2%, 91.3% и 84.8% ретроспективно.
Другой метод заключался в измерении дугообразной линии между опухолью и прилегающими к ней структурами и её отношении к максимальному размеру опухоли (изображение 3 в правой верхней части экрана, или под статьёй, если используете мобильный телефон). Если этот индекс превышал 0.9, то предсказывал поражение грудной стенки (PL3) с чувствительностью и специфичностью 89.7% и 96%.
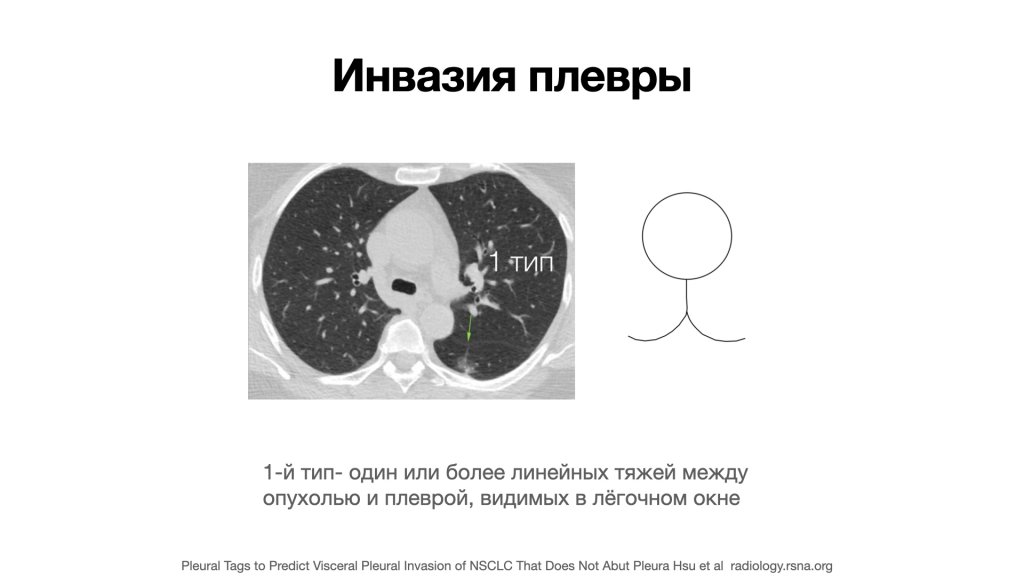
Также плевральные тяжи были упомянуты, и они определяются как одно или более линейных уплотнений, которые связывают опухоль и поверхность плевры. Ретроспективно тяжи были классифицированы на три типа:
1 тип, когда есть одно или несколько линейных уплотнений (изображение 4);
2 тип, когда эти уплотнения содержат мягкотканный компонент на границе с плеврой (изображение 5);
3 тип, когда есть один или более толстых тяжей между опухолью и плеврой (изображение 6 в правой верхней части экрана, или под статьёй, если используете мобильный телефон).
2 тип тяжей прогнозировал инвазию висцеральной плевры с положительным индексом вероятности 5.06, аккуратностью 71%, чувствительностью 36.4%, специфичностью 92.8%, P <0.001.
Hsu и соавторы оценивали края опухоли для предсказания плевральной инвазии при НМКРЛ у 136 пациентов. Ретроспективно они классифицировали края опухоли на 5 типов. 5-й тип краёв опухоли, когда между опухолью и плеврой образуется прямой или тупой угол, обладал высокой положительной прогностической ценностью для предсказаний плевральной инвазии (положительный индекс вероятности 5.2, аккуратность 57%, чувствительность 45%, специфичность 91%, положительная предсказательная ценность 94%, отрицательная предсказательная ценность 36%). Они также заметили, что такие признаки, как тупой угол между опухолью и плеврой, контакт между ними более 3 см, утолщение плевры существенно не различаются у пациентов с плевральной инвазией и без неё.
МРТ.
Базовый принцип при использовании МРТ такой же, как и при УЗИ, если оценивать инвазию плевры. Можно выполнить респираторную динамическую МРТ для оценки движения опухоли, прилежащей к грудной стенке, во время дыхания; опухоли без инвазии в париетальную плевру движутся при каждом дыхательном цикле. Akata и соавторы заметили, что респираторная динамическая МРТ улучшает аккуратность в оценке инвазии грудной стенки при НМКРЛ (чувствительность 100%, специфичность 82.9%).
Динамические исследования не позволяют отличить инвазию от адгезии и должны использоваться исключительно для предсказания инвазии париетальной плевры или грудной стенки. Существует и динамическая КТ лёгких, которую Choong и соавторы выполняли на 320-спиральном аппарате и оценивали взаимоотношение опухоли лёгкого и окружающих её структур (динамическая 4D КТ); 8 случаев НМКРЛ были оценены, авторы предложили эту методику для предоперационной визуализации опухоли и её инвазии в окружающие структуры. На эту тему существуют лишь несколько публикаций.
ПЭТ.
ПЭТ важна при стадировании рака, но оценка инвазии в плевру при ней сложна. Повышенное накопление 18-ФДГ говорит об опухолевой инвазивности; ПЭТ-КТ с 18-ФДГ может быть использована для предсказания оценки инвазии висцеральной плевры на основании максимального SUV. Tanaka и соавторы использовали SUVmax 4.3 в качестве порогового значения для предсказания инвазии висцеральной плевры аденокарциномой лёгкого, контактирующей с плеврой. Они проанализировали данные 208 исследований и достигли аккуратности 85%. Не было найдено ни одного случая при SUVmax менее 1.3 с инвазией плевры при любом размере опухоли. Таким образом, контакт между опухолью с высоким SUV и плеврой может быть предиктором инвазии висцеральной плевры аденокарциномой лёгкого.
Послесловие переводчика.
Группой авторов была предпринята попытка воспроизвести оценку индекса Imai и тяжей по Hsu, а также предложить дополнительные критерии инвазии опухоли в плевру (например, выбухание опухоли через плевру в сторону здорового лёгкого). С результатами работы можно ознакомиться здесь.
Перевод статьи doi: 10.21037/atm.2019.01.15
Литература
- Jhih-Hao Bai, Min-Shu Hsieh, Hsien-Chi Liao, Mong-Wei Lin, Jin-Shing Chen. Prediction of pleural invasion using different imaging tools in non-small cell lung cancer. (2019) Annals of Translational Medicine. 7 (2): 7. doi:10.21037/atm.2019.01.15
- Hsu J, Hsu JT, Hsu YC, Hsu LS, Hsu SM, Hsu CS, Hsu CI, Hsu LM, Hsu CI, Hsu. Convex border of peripheral non-small cell lung cancer on CT images as a potential indicator of pleural invasion. (2017) Medicine. doi:10.1097/MD.0000000000007323 - Pubmed